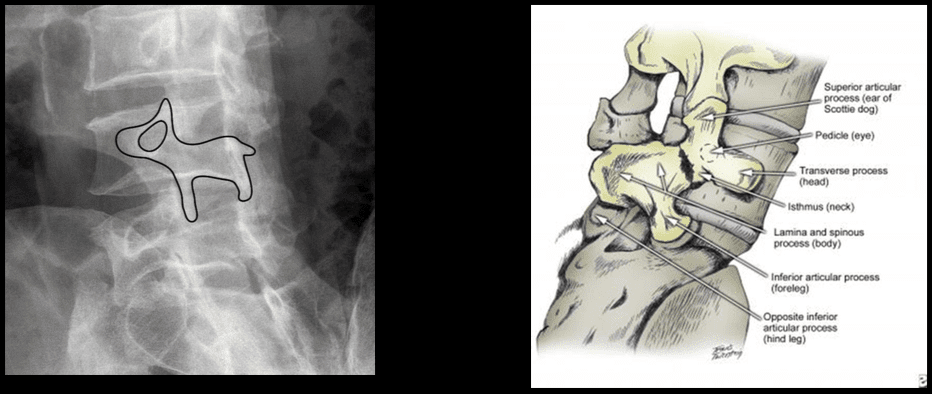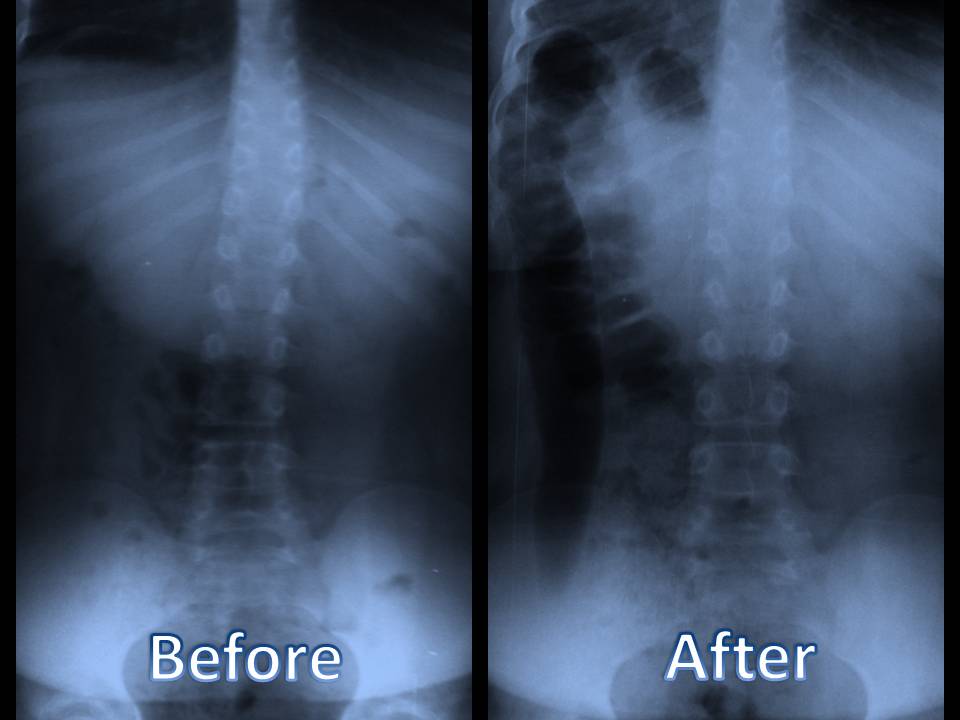
by Dr Alekss Himeness | Back Pain, Chiropractic, Hroniskas sāpes mugurā, hroniskas sāpes, Veselība, Herniated disks, Muguras sāpes, kakla sāpes, Sēklieta, Išiass nervu sāpes, Skolioze, Mugurkaula higiēna, Mugurkaula aprūpe, Apstrāde, Wellness
Deģeneratīva diska slimība ir vispārīgs termins, kas apzīmē stāvokli, kurā bojāts starpskriemeļu disks izraisa hroniskas sāpes, kas var būt vai nu muguras sāpes mugurkaula jostas daļā, vai kakla sāpes mugurkaula kakla daļā. Tā nav “slimība” pati par sevi, bet patiesībā mugurkaula starpskriemeļu diska bojājums. Starpskriemeļu disks ir struktūra, kurai pēdējā laikā tiek pievērsta liela uzmanība tās klīniskās ietekmes dēļ. Patoloģiskās izmaiņas, kas var rasties diska deģenerācijas gadījumā, ir fibroze, sašaurināšanās un diska izžūšana. Starpskriemeļu diskā var rasties arī dažādi anatomiski defekti, piemēram, gala plākšņu skleroze, gredzena plaisāšana un gļotādas deģenerācija, kā arī osteofītu veidošanās.
Sāpes muguras lejasdaļā un kakla sāpes ir lielas epidemioloģiskas problēmas, kas, domājams, ir saistītas ar deģeneratīvām izmaiņām diskā. Muguras sāpes ir otrs galvenais iemesls vizītēm pie ārsta ASV. Tiek lēsts, ka aptuveni 80% ASV pieaugušo vismaz vienu reizi dzīves laikā cieš no muguras sāpēm. (Modic, Michael T. un Jeffrey S. Ross) Tāpēc, lai pārvaldītu šo izplatīto stāvokli, ir nepieciešama pilnīga izpratne par deģeneratīvo disku slimību.
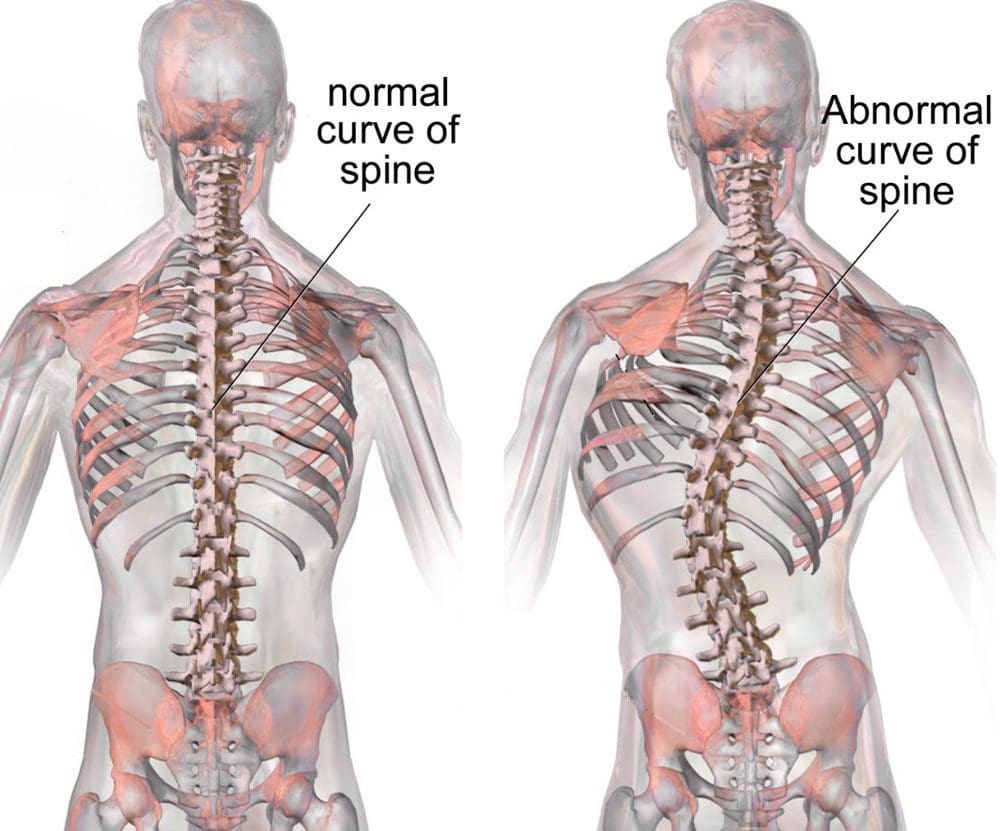
Saistīto struktūru anatomija
Mugurkaula anatomija
Mugurkauls ir galvenā struktūra, kas uztur stāju un rada dažādas slimības procesu problēmas. Mugurkauls sastāv no septiņiem kakla skriemeļiem, divpadsmit krūšu skriemeļiem, pieciem jostas skriemeļiem un sapludinātiem krustu un astes skriemeļiem. Mugurkaula stabilitāti uztur trīs kolonnas.
Priekšējo kolonnu veido priekšējā gareniskā saite un mugurkaula ķermeņa priekšējā daļa. Vidējo kolonnu veido mugurkaula ķermeņa aizmugurējā daļa un aizmugurējā gareniskā saite. Aizmugurējā kolonna sastāv no aizmugurējās ķermeņa arkas, kurai ir šķērsvirziena procesi, slāņi, fasetes un mugurkaula atzari. (�Deģeneratīva diska slimība: fons, anatomija, patofizioloģija�)
Starpskriemeļu diska anatomija
Starpskriemeļu disks atrodas starp diviem blakus esošiem mugurkaula ķermeņiem mugurkaulā. Apmēram vienu ceturtdaļu no mugurkaula kopējā garuma veido starpskriemeļu diski. Šis disks veido šķiedru skrimšļa locītavu, ko sauc arī par simfīzes locītavu. Tas nodrošina nelielu skriemeļu kustību un notur skriemeļus kopā. Starpskriemeļu disku raksturo tā spriedzes noturības un kompresijas pretestības īpašības. Starpskriemeļu disks sastāv galvenokārt no trim daļām; iekšējais želatīns pulposus kodols, ārējais annulus fibrosus un skrimšļa gala plāksnes, kas atrodas augšā un apakšā mugurkaula ķermeņu krustpunktā.
Nucleus pulposus ir iekšējā daļa, kas ir želatīna. Tas sastāv no proteoglikāna un ūdens želejas, ko kopā satur II tipa kolagēna un elastīna šķiedras, kas ir brīvi un neregulāri sakārtotas. Aggrecan ir galvenais proteoglikāns, kas atrodams pulposus kodolā. Tas satur apmēram 70% no pulposus kodola un gandrīz 25% no annulus fibrosus. Tas spēj aizturēt ūdeni un nodrošina osmotiskās īpašības, kas nepieciešamas, lai izturētu kompresiju un darbotos kā amortizators. Šis lielais agrekāna daudzums normālā diskā ļauj audiem atbalstīt kompresijas, nesabrūkot, un mugurkaula kustību laikā slodze tiek vienādi sadalīta uz annulus fibrosus un mugurkaula ķermeni. (Vaiters, Pols R. u.c.)
Ārējo daļu sauc par annulus fibrosus, kurā ir bagātīgas I tipa kolagēna šķiedras, kas sakārtotas kā apļveida slānis. Kolagēna šķiedras atrodas slīpi starp gredzena lamelēm mainīgos virzienos, nodrošinot tai spēju pretoties stiepes izturībai. Apkārtējās saites perifēriski pastiprina annulus fibrosus. No priekšpuses bieza saite vēl vairāk pastiprina gredzenveida fibrosus, bet plānāka saite nostiprina aizmugurējo pusi. (Choi, Yong-Soo)
Parasti starp katru skriemeļu pāri ir viens disks, izņemot starp atlantu un asi, kas ir pirmais un otrais kakla skriemeļi organismā. Šie diski var pārvietoties apmēram 6? visās kustības un rotācijas asīs ap katru asi. Bet šī kustības brīvība dažādās mugurkaula daļās atšķiras. Kakla skriemeļiem ir vislielākā kustību amplitūda, jo starpskriemeļu diski ir lielāki un ir plaša ieliekta apakšējā un izliekta augšējo skriemeļu ķermeņa virsmas. Viņiem ir arī šķērsvirzienā izlīdzināti fasešu savienojumi. Krūškurvja skriemeļiem ir minimālais kustības diapazons saliekšanā, pagarinājumā un rotācijā, bet tiem ir brīva sānu saliekšana, jo tie ir piestiprināti pie ribu karkasa. Jostas skriemeļiem ir laba locīšana un pagarinājums, jo to starpskriemeļu diski ir lieli un mugurkaula atzarojumi atrodas aizmugurē. Tomēr sānu jostas rotācija ir ierobežota, jo fasetes locītavas atrodas sagitāli. (�Deģeneratīva diska slimība: fons, anatomija, patofizioloģija�)
Asins piegāde
Starpskriemeļu disks ir viena no lielākajām avaskulārajām struktūrām organismā ar kapilāriem, kas beidzas pie gala plāksnēm. Audi iegūst barības vielas no subhondrālā kaula traukiem, kas atrodas blakus hialīna skrimšļiem gala plātnē. Šīs barības vielas, piemēram, skābeklis un glikoze, tiek pārnestas uz starpskriemeļu disku, izmantojot vienkāršu difūziju. (�Starpskriemeļu disks� Mugurkauls� Orthobullets.Com�)
Nervu apgāde
Starpskriemeļu disku sensorā inervācija ir sarežģīta un atšķiras atkarībā no atrašanās vietas mugurkaulā. Tiek uzskatīts, ka sensoro transmisiju veic viela P, kalcitonīns, VIP un CPON. Sinus vertebrālais nervs, kas rodas no muguras saknes ganglija, inervē gredzena virspusējās šķiedras. Nervu šķiedras nesniedzas tālāk par virspusējām šķiedrām.
Jostas starpskriemeļu diski tiek papildus apgādāti posterolaterālajā aspektā ar zariem no ventrālā primārā rami un no pelēkā rami communicantes netālu no to savienojuma ar ventrālo primāro rami. Disku sānu aspektus nodrošina zari no rami communicantes. Daži no rami communicantes var šķērsot starpskriemeļu diskus un iekļūt saistaudos, kas atrodas dziļi līdz psoas izcelsmei. (Palmgrēns, Tove u.c.)
Dzemdes kakla starpskriemeļu diskus sānu daļā papildus nodrošina mugurkaula nerva zari. Tika konstatēts, ka arī kakla sinusa skriemeļu nervi virzās uz augšu mugurkaula kanālā, kas nodrošina disku ievades punktā un augšpusē. (BOGDUK, NIKOLAI u.c.)
Deģeneratīvās disku slimības patofizioloģija
Apmēram 25% cilvēku, kas jaunāki par 40 gadiem, kaut kādā līmenī uzrāda diska deģeneratīvas izmaiņas. Pēc 40 gadu vecuma MRI pierādījumi liecina par izmaiņām vairāk nekā 60% cilvēku. (Suthar, Pokhraj) Tāpēc ir svarīgi izpētīt starpskriemeļu disku deģeneratīvo procesu, jo ir konstatēts, ka tie deģenerējas ātrāk nekā jebkuri citi saistaudi organismā, izraisot muguras un kakla sāpes. Izmaiņas trīs starpskriemeļu diskos ir saistītas ar izmaiņām mugurkaula ķermenī un locītavās, kas liecina par progresējošu un dinamisku procesu.
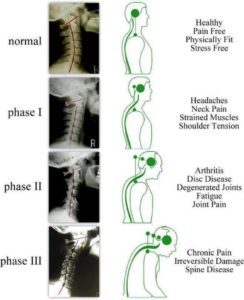
Saskaņā ar Kirkaldy-Willis un Bernard teikto, starpskriemeļu disku deģeneratīvais process ir sadalīts trīs posmos, ko sauc par "deģeneratīvo kaskādi". Šie posmi var pārklāties un var notikt gadu desmitiem. Tomēr klīniski noteikt šos posmus nav iespējams simptomu un pazīmju pārklāšanās dēļ.
1. posms (deģenerācijas fāze)
Šo posmu raksturo deģenerācija. Ir histoloģiskas izmaiņas, kas liecina par apkārtmēra plīsumiem un plaisām annulus fibrosus. Šīs apkārtmēra plīsumi var pārvērsties par radiāliem plīsumiem, un, tā kā annulus pulposus ir labi inervēts, šie plīsumi var izraisīt muguras vai kakla sāpes, kas ir lokalizētas un ar sāpīgām kustībām. Disku atkārtotas traumas dēļ gala plāksnes var atdalīties, izraisot diska asins piegādes traucējumus un tādējādi liedzot tam barības vielu piegādi un atkritumu izvadīšanu. Gredzenā var būt mikrolūzumi kolagēna fibrilās, ko var redzēt elektronu mikroskopijā, un MRI skenēšana var atklāt izžūšanu, diska izspiedumu un augstas intensitātes zonu gredzenā. Fasetes locītavās var būt sinoviāla reakcija, un tas var izraisīt stipras sāpes ar saistītu sinovītu un nespēju pārvietot locītavu zigapofīzes locītavās. Šīs izmaiņas var nebūt katrā cilvēkā. (Gupta, Vijay Kumar u.c.)
Arī kodols pulposus ir iesaistīts šajā procesā, jo tā ūdens absorbcijas spēja ir samazināta bioķīmiski izmainīto proteoglikānu uzkrāšanās dēļ. Šīs izmaiņas galvenokārt izraisa divi enzīmi, ko sauc par matricas metaloproteināzi-3 (MMP-3) un metaloproteināzes-1 audu inhibitoru (TIMP-1). (Bhatnagar, Sushma un Maynak Gupta) Viņu nelīdzsvarotība izraisa proteoglikānu iznīcināšanu. Samazināta spēja absorbēt ūdeni noved pie hidrostatiskā spiediena samazināšanās pulposa kodolā un izraisa gredzenveida lameļu sprādzi. Tas var palielināt šī segmenta mobilitāti, radot bīdes spriegumu uz gredzenveida sienu. Visas šīs izmaiņas var izraisīt procesu, ko sauc par gredzenveida atslāņošanos un plaisāšanu annulus fibrosus. Tie ir divi atsevišķi patoloģiski procesi, un abi var izraisīt sāpes, lokālu jutīgumu, mazkustīgumu, muskuļu kontrakciju, sāpīgas locītavu kustības. Tomēr neiroloģiskā izmeklēšana šajā posmā parasti ir normāla.
2. posms (nestabilitātes fāze)
Disfunkcijas stadijai seko nestabilitātes stadija, ko var izraisīt locītavu kompleksa mehāniskās integritātes pakāpeniska pasliktināšanās. Šajā posmā var rasties vairākas izmaiņas, tostarp diska darbības traucējumi un rezorbcija, kas var izraisīt diska vietas augstuma zudumu. Šajā posmā var rasties arī vairāki gredzenveida plīsumi ar vienlaikus izmaiņām zagopofīzes locītavās. Tie var ietvert skrimšļa deģenerāciju un šķautņu kapsulas vaļīgumu, kas izraisa subluksāciju. Šīs biomehāniskās izmaiņas izraisa skartā segmenta nestabilitāti.
Simptomi, kas novēroti šajā fāzē, ir līdzīgi tiem, kas novēroti disfunkcijas fāzē, piemēram, muguras atkāpšanās, sāpes, ilgstoši stāvot kājās, un aizķeršanās mugurā ar kustībām. Tos pavada tādas pazīmes kā patoloģiskas kustības locītavās palpācijas laikā un novērojums, ka mugurkauls šūpojas vai nobīdās uz sāniem, kādu laiku stāvot taisni pēc saliekšanas. (Gupta, Vijay Kumar et al.)
3. posms (atkārtotas stabilizācijas fāze)
Šajā trešajā un pēdējā posmā progresējošā deģenerācija noved pie diska vietas sašaurināšanās ar fibrozi un osteofītu veidošanos un transdiskālu tiltu veidošanos. Sāpes, ko izraisa šīs izmaiņas, ir stipras salīdzinājumā ar iepriekšējiem diviem posmiem, taču tās var atšķirties atkarībā no indivīda. Šī diska vietas sašaurināšanās var vairākkārt ietekmēt mugurkaulu. Tas var izraisīt starpskriemeļu kanāla sašaurināšanos augšējā-apakšējā virzienā, tuvinot blakus esošos kātiņus. Gareniskās saites, kas atbalsta mugurkaulu, dažās vietās var arī kļūt nepilnīgas, izraisot vaļīgumu un mugurkaula nestabilitāti. Mugurkaula kustības var izraisīt ligamentum flavum izliekšanos un var izraisīt augstāku locītavu procesa subluksāciju. Tas galu galā noved pie diametra samazināšanās starpskriemeļu telpas anteroposterior virzienā un augšējo nervu sakņu kanālu stenozes.
Var rasties osteofītu veidošanās un šķautņu hipertrofija, jo mainās aksiālā slodze uz mugurkaulu un mugurkaula ķermeņiem. Tie var veidoties gan augšējos, gan apakšējos locītavu procesos, un osteofīti var izvirzīties starpskriemeļu kanālā, savukārt hipertrofētie aspekti var izvirzīties centrālajā kanālā. Tiek uzskatīts, ka osteofīti veidojas no locītavu skrimšļa proliferācijas pie periosta, pēc tam tie tiek pakļauti endohondrālai pārkaļķošanai un pārkaulošanai. Osteofīti veidojas arī skābekļa spriedzes izmaiņu un šķidruma spiediena izmaiņu dēļ papildus slodzes sadalījuma defektiem. Osteofīti un periartikulāra fibroze var izraisīt locītavu stīvumu. Locītavu procesi var orientēties arī slīpā virzienā, izraisot retrospondilolistēzi, kas noved pie starpskriemeļu kanāla, nervu sakņu kanāla un mugurkaula kanāla sašaurināšanās. (KIRKALDY-WILLIS, WH et al.)
Visas šīs izmaiņas izraisa muguras sāpes, kas samazinās līdz ar smaguma pakāpi. Var rasties arī citi simptomi, piemēram, kustību samazināšanās, muskuļu jutīgums, stīvums un skolioze. Šajā procesā tiek iesaistītas sinoviālās cilmes šūnas un makrofāgi, atbrīvojot augšanas faktorus un ekstracelulārās matricas molekulas, kas darbojas kā mediatori. Ir konstatēts, ka citokīnu izdalīšanās ir saistīta ar katru posmu, un tai var būt terapeitiska ietekme turpmākajā ārstēšanas attīstībā.
Deģeneratīvās disku slimības riska faktoru etioloģija
Novecošana un deģenerācija
Ir grūti atšķirt novecošanos no deģeneratīvām izmaiņām. Pīrs et al ir ierosinājuši, ka novecošana un deģenerācija ir secīgi posmi vienā procesā, kas notiek visos indivīdos, bet ar atšķirīgu ātrumu. Tomēr disku deģenerācija visbiežāk notiek ātrāk nekā novecošanās. Tāpēc ar to saskaras pat pacienti darbspējas vecumā.
Šķiet, ka pastāv saistība starp novecošanos un deģenerāciju, taču vēl nav noskaidrots skaidrs iemesls. Ir veikti daudzi pētījumi par uzturu, šūnu nāvi un degradētu matricu produktu uzkrāšanos un kodola darbības traucējumiem. Ar vecumu starpskriemeļu diska ūdens saturs samazinās. Nucleus pulposus var iegūt plaisas, kas var iestiepties annulus fibrosus. Šī procesa sākumu sauc par chondrosis inter vertebralis, kas var iezīmēt starpskriemeļu disku, gala plākšņu un skriemeļu ķermeņu deģeneratīvas iznīcināšanas sākumu. Šis process izraisa sarežģītas izmaiņas diska molekulārajā sastāvā, un tam ir biomehāniskas un klīniskas sekas, kas bieži vien var izraisīt būtiskus traucējumus skartajā indivīdā.
Šūnu koncentrācija gredzenā samazinās līdz ar vecumu. Tas galvenokārt notiek tāpēc, ka diska šūnas tiek pakļautas novecošanai un zaudē spēju vairoties. Citi saistītie starpskriemeļu disku vecumam raksturīgās deģenerācijas cēloņi ir šūnu zudums, samazināts uzturs, matricas proteīnu pēctranslācijas modifikācijas, degradēto matricas molekulu produktu uzkrāšanās un matricas noguruma mazspēja. Uztura samazināšana centrālajam diskam, kas ļauj uzkrāties šūnu atkritumproduktiem un degradētām matricas molekulām, šķiet, ir vissvarīgākā pārmaiņa no visām šīm izmaiņām. Tas pasliktina uzturu un izraisa pH līmeņa pazemināšanos, kas var vēl vairāk apdraudēt šūnu darbību un izraisīt šūnu nāvi. Palielināts katabolisms un samazināts novecojošo šūnu anabolisms var veicināt deģenerāciju. (Bukvalters, Džozefs A.) Saskaņā ar vienu pētījumu, pulposa kodolā bija vairāk novecojošu šūnu, salīdzinot ar annulus fibrosus, un diskiem ar trūci bija lielāka šūnu novecošanās iespēja.� (Roberts, S. et al.)
Kad novecošanās process turpinās kādu laiku, hondroitīna 4 sulfāta un hondroitīna 5 sulfāta, kas ir stipri hidrofils, koncentrācijas samazinās, bet keratīna sulfāta un hondroitīna sulfāta attiecība palielinās. Keratāna sulfāts ir nedaudz hidrofils, un tam ir arī neliela tendence veidot stabilus agregātus ar hialuronskābi. Tā kā agrekāns tiek sadrumstalots un tā molekulmasa un skaits samazinās, pulposusa kodola viskozitāte un hidrofilitāte samazinās. Deģeneratīvas izmaiņas starpskriemeļu diskos paātrina pulposa kodola samazināts hidrostatiskais spiediens un samazināta barības vielu piegāde difūzijas ceļā. Samazinoties ekstracelulārās matricas ūdens saturam, samazināsies arī starpskriemeļu disku augstums. Tiks samazināta arī diska pretestība aksiālajai slodzei. Tā kā aksiālā slodze pēc tam tiek pārnesta tieši uz annulus fibrosus, gredzena plaisas var viegli saplīst.
Visi šie mehānismi izraisa strukturālas izmaiņas, kas novērotas deģeneratīvās disku slimības gadījumā. Sakarā ar samazinātu ūdens saturu annulus fibrosus un ar to saistīto atbilstības zudumu, aksiālā slodze var tikt pārdalīta uz šķautņu aizmugurējo pusi, nevis parasto fasešu priekšējo un vidējo daļu. Tas var izraisīt artrītu, blakus esošo mugurkaula ķermeņu hipertrofiju un kaulu izaugumus vai kaulu aizaugumus, kas pazīstami kā osteofīti, ko izraisa deģeneratīvi diski. (Choi, Yong-Soo)
Ģenētika un deģenerācija
Ir konstatēts, ka ģenētiskais komponents ir dominējošais faktors deģeneratīvas disku slimības gadījumā. Dvīņu pētījumi un pētījumi ar pelēm ir parādījuši, ka gēniem ir nozīme disku deģenerācijā. (Boyd, Lawrence M., et al.) Gēni, kas kodē kolagēnu I, IX un XI, interleikīnu 1, agrekānu, D vitamīna receptorus, matricas metaloproteināzi 3 (MMP � 3) un citus proteīnus ir starp gēniem, kas ierosināts iesaistīties deģeneratīvā disku slimībā. Ir konstatēts, ka 5A un 6A alēļu polimorfismi, kas sastopami to gēnu promotora reģionā, kuri regulē MMP 3 veidošanos, ir galvenais faktors, kas palielina jostas daļas disku deģenerāciju gados vecākiem cilvēkiem. Šo dažādo gēnu mijiedarbība būtiski veicina starpskriemeļu disku deģenerācijas slimību kopumā.
Uzturs un deģenerācija
Tiek uzskatīts, ka diska deģenerācija rodas arī tāpēc, ka starpskriemeļu disku šūnām nav pietiekami daudz barības vielu. Neatkarīgi no parastā novecošanās procesa, disku šūnu uzturvērtības deficītu nelabvēlīgi ietekmē gala plākšņu pārkaļķošanās, smēķēšana un vispārējais uztura stāvoklis. Uztura trūkums var izraisīt pienskābes veidošanos un ar to saistīto zemo skābekļa spiedienu. Iegūtais zemais pH līmenis var ietekmēt disku šūnu spēju veidot un uzturēt disku ekstracelulāro matricu un izraisīt starpskriemeļu disku deģenerāciju. Deģenerētajiem diskiem trūkst spējas normāli reaģēt uz ārējo spēku, un tie var izraisīt traucējumus pat no mazākās muguras sasprindzinājuma. (Tahers, Fadi u.c.)
Augšanas faktori stimulē hondrocītus un fibroblastus ražot vairāk ekstracelulārās matricas. Tas arī kavē matricas metaloproteināžu sintēzi. Šo augšanas faktoru piemēri ietver transformējošu augšanas faktoru, insulīnam līdzīgu augšanas faktoru un pamata fibroblastu augšanas faktoru. Degradētā matrica tiek labota ar paaugstinātu transformējošā augšanas faktora un pamata fibroblastu augšanas faktora līmeni.
Vide un deģenerācija
Lai gan visi diski ir viena vecuma, diski, kas atrodas apakšējos jostas segmentos, ir vairāk pakļauti deģeneratīvām izmaiņām nekā diski augšējā segmentā. Tas liecina, ka izraisošs faktors ir ne tikai novecošanās, bet arī mehāniskā slodze. Saikni starp deģeneratīvu disku slimību un vides faktoriem 2011. gadā vispusīgi definēja Williams un Sambrook. (Williams, FMK un PN Sambrook) Ar jūsu nodarbošanos saistītā smagā fiziskā slodze ir riska faktors, kas zināmā mērā ietekmē diska veidošanos. deģeneratīva slimība. Saskaņā ar dažiem pētījumiem pastāv arī iespēja, ka ķimikālijas izraisa disku deģenerāciju, piemēram, smēķēšana. (Batti�, Michele C.) Nikotīns ir iesaistīts dvīņu pētījumos, lai izraisītu asinsrites traucējumus starpskriemeļu diskā, izraisot diska deģenerāciju. (BATTI�, MICHELE C., et al.) Turklāt ir atklāta saistība starp aterosklerozes bojājumiem aortā un muguras sāpēm, norādot uz saikni starp aterosklerozi un deģeneratīvu disku slimību. (Kauppila, LI) Dažos pētījumos diska deģenerācijas smagums bija saistīts ar lieko svaru, aptaukošanos, metabolisko sindromu un palielinātu ķermeņa masas indeksu. (�Iedzīvotāju pētījums par nepilngadīgo disku deģenerāciju un tās saistību ar lieko svaru un aptaukošanos, sāpēm muguras lejasdaļā un samazinātu funkcionālo stāvokli. Samarts D, Karppinen J, Mok F, Fong DY, Luk KD, Cheung KM. J Bone Joint Surg Am 2011; 93(7): 662�70�)
Sāpes diska deģenerācijas gadījumā (diskogēnas sāpes)
Diskogēnas sāpes, kas ir nociceptīvu sāpju veids, rodas no nociceptoriem annulus fibrosus, kad nervu sistēmu ietekmē deģeneratīva disku slimība. Annulus fibrosus satur imūnreaktīvās nervu šķiedras diska ārējā slānī kopā ar citām ķīmiskām vielām, piemēram, vazoaktīvu zarnu polipeptīdu, kalcitonīna gēnu saistītu peptīdu un vielu P. (KONTTINEN, YRJ� T., et al.) Kad deģeneratīvas izmaiņas rodas starpskriemeļu diski, mainās normāla struktūra un mehāniskā slodze, kas izraisa patoloģiskas kustības. Šie disku nociceptori var kļūt neparasti jutīgi pret mehāniskiem stimuliem. Sāpes var izraisīt arī zemā pH vide, ko izraisa pienskābes klātbūtne, izraisot pastiprinātu sāpju mediatoru veidošanos.
Sāpes no deģeneratīvas disku slimības var rasties vairāku iemeslu dēļ. Tas var rasties strukturālo bojājumu, spiediena un mugurkaula nervu kairinājuma dēļ. Disks pats satur tikai dažas nervu šķiedras, taču jebkurš ievainojums var sensibilizēt šos nervus vai tos, kas atrodas aizmugurējā gareniskajā saitē, radot sāpes. Var rasties mikrokustības skriemeļos, kas var izraisīt sāpīgas refleksu muskuļu spazmas, jo disks tiek bojāts un nodilis, zaudējot sasprindzinājumu un augstumu. Sāpīgas kustības rodas tāpēc, ka nervus, kas apgādā šo zonu, saspiež vai kairina šķautņu locītavas un saites atverēs, kas izraisa sāpes kājās un mugurā. Šīs sāpes var saasināt, atbrīvojoties no iekaisuma proteīniem, kas iedarbojas uz nerviem atverē vai lejupejošiem nerviem mugurkaula kanālā.
Deģeneratīvo disku patoloģiskie paraugi, novērojot mikroskopā, atklāj, ka annulus fibrosus ārējā slāņa plaisās ir vaskularizēti granulācijas audi un plašas inervācijas, kas stiepjas līdz pulposa kodolam. Granulācijas audu zonā ir daudz tuklo šūnu, un tās vienmēr veicina patoloģiskos procesus, kas galu galā izraisa diskogēnas sāpes. Tie ietver neovaskularizāciju, starpskriemeļu disku deģenerāciju, disku audu iekaisumu un fibrozes veidošanos. Mastu šūnas arī izdala vielas, piemēram, audzēja nekrozes faktoru un interleikīnus, kas var liecināt par dažu ceļu aktivizēšanos, kuriem ir nozīme muguras sāpju izraisīšanā. Citas vielas, kas var izraisīt šos ceļus, ir fosfolipāze A2, kas tiek ražota no arahidonskābes kaskādes. Tas ir konstatēts paaugstinātā koncentrācijā deģeneratīvā diska gredzena ārējā trešdaļā, un tiek uzskatīts, ka tas stimulē tur esošos nociceptorus, lai atbrīvotu iekaisuma vielas, kas izraisa sāpes. Šīs vielas izraisa aksonu bojājumus, intraneirālu tūsku un demielinizāciju. (Brisbija, Helēna)
Tiek uzskatīts, ka muguras sāpes rodas no paša starpskriemeļu diska. Tāpēc sāpes pakāpeniski samazināsies laika gaitā, kad deģenerējošais disks pārstāj izraisīt sāpes. Tomēr sāpes patiesībā rodas no paša diska tikai 11% pacientu saskaņā ar endoskopijas pētījumiem. Šķiet, ka patiesais muguras sāpju cēlonis ir nerva mediālās robežas stimulācija, un šķiet, ka sāpes gar roku vai kāju rodas nerva serdes stimulācijas dēļ. Diska deģenerācijas ārstēšanā galvenokārt jākoncentrējas uz sāpju mazināšanu, lai mazinātu pacienta ciešanas, jo tas ir visvairāk invaliditātes simptoms, kas izjauc pacienta dzīvi. Tāpēc ir svarīgi noteikt sāpju mehānismu, jo tas rodas ne tikai strukturālo izmaiņu dēļ starpskriemeļu diskos, bet arī citu faktoru dēļ, piemēram, ķīmisko vielu izdalīšanās dēļ, un šo mehānismu izpratne var nodrošināt efektīvu sāpju mazināšanu. (Choi, Yong-Sū)
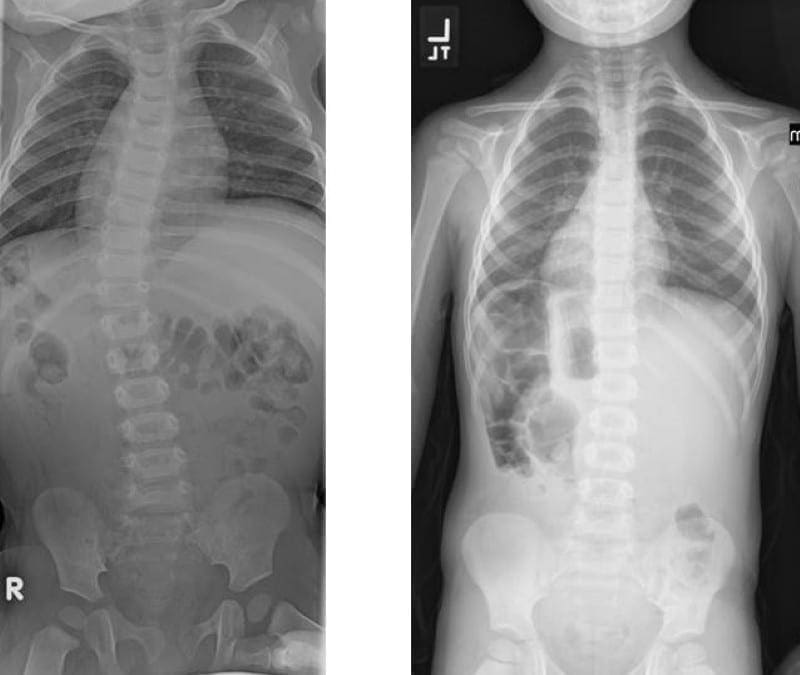
Deģeneratīvās disku slimības klīniskā izpausme
Pacienti ar deģeneratīvu disku slimību saskaras ar neskaitāmiem simptomiem atkarībā no slimības vietas. Tiem, kuriem ir jostas diska deģenerācija, rodas muguras sāpes, radikulāri simptomi un vājums. Tiem, kuriem ir dzemdes kakla disku deģenerācija, ir sāpes kaklā un plecos.
Sāpes muguras lejasdaļā var saasināt kustības un pozīcija. Parasti simptomus pasliktina saliekšana, savukārt pagarinājums bieži tos atvieglo. Nelieli sagriešanās ievainojumi, pat no golfa nūjas šūpošanas, var izraisīt simptomus. Sāpes parasti ir mazākas, ejot vai skrienot, bieži mainot stāvokli un guļot. Tomēr sāpes parasti ir subjektīvas, un daudzos gadījumos tās ievērojami atšķiras no cilvēka uz cilvēku, un lielākā daļa cilvēku pastāvīgi cietīs no zema līmeņa hroniskām sāpēm muguras lejasdaļā, reizēm ciešot no cirkšņa, gūžas un kāju sāpēm. Sāpju intensitāte ik pa laikam palielināsies un turpināsies dažas dienas un pēc tam pakāpeniski mazinās. Šī "uzliesmojums" ir akūta epizode, un tā jāārstē ar spēcīgiem pretsāpju līdzekļiem. Sāpīgākas sāpes rodas sēdus stāvoklī, un tās pastiprinās, veicot biežas locīšanas, celšanas un griešanās kustības. Sāpju smagums var ievērojami atšķirties, jo dažiem reizēm ir kaitinošas sāpes, bet citiem periodiski rodas stipras un invaliditāti izraisošas sāpes.� (Jason M. Highsmith, MD)
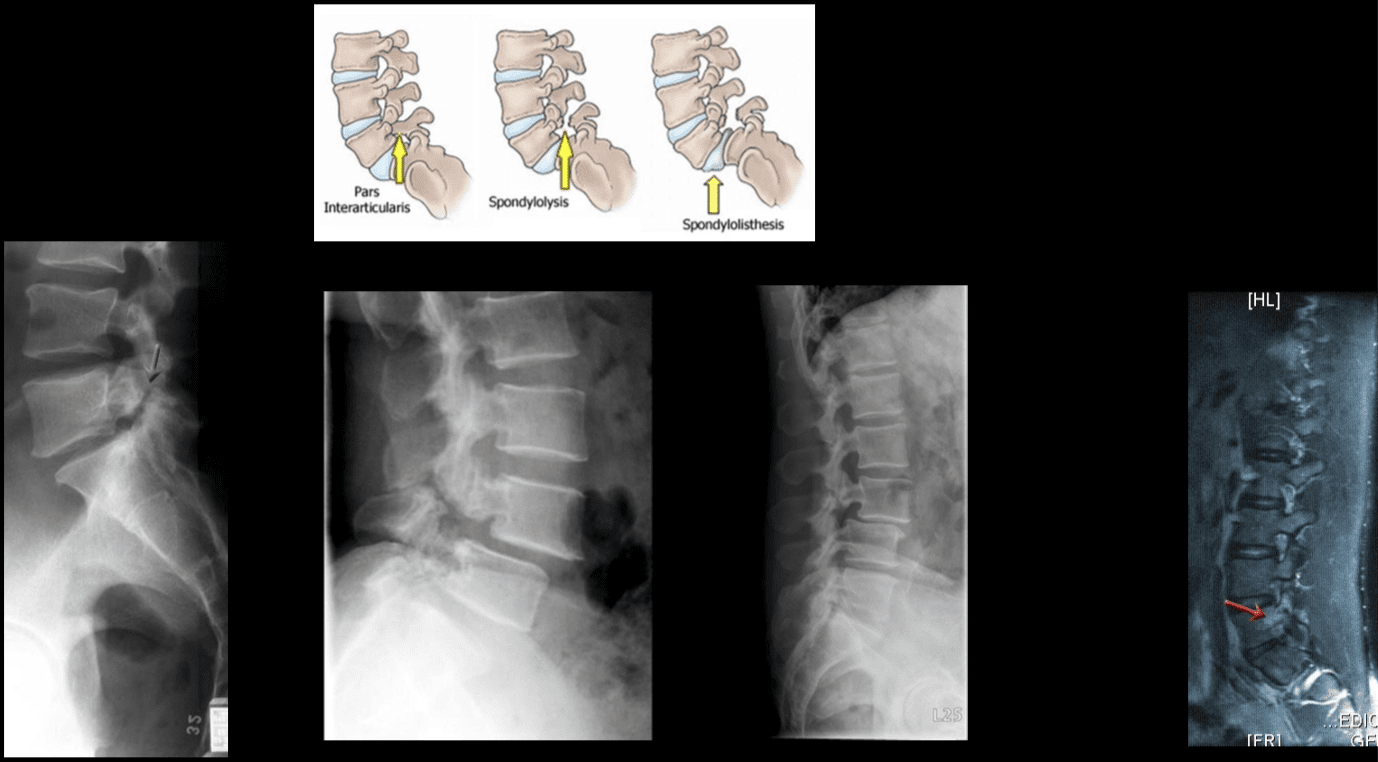
Lokalizētās sāpes un jutīgums mugurkaula aksiālajā daļā parasti rodas nociceptoru dēļ, kas atrodas starpskriemeļu diskos, fasešu locītavās, sacroiliac locītavās, nervu sakņu dura mater un miofasciālajās struktūrās, kas atrodas aksiālajā mugurkaulā. Kā minēts iepriekšējās sadaļās, deģeneratīvās anatomiskās izmaiņas var izraisīt mugurkaula kanāla sašaurināšanos, ko sauc par mugurkaula stenozi, mugurkaula procesu, ko sauc par osteofītiem, pārmērīgu augšanu, apakšējo un augšējo locītavu procesu hipertrofiju, spondilolistēzi, ligamentum flavum izspiedumu un diska trūci. . Šo izmaiņu rezultātā rodas simptomu kopums, ko sauc par neirogēnu klaudikāciju. Var būt tādi simptomi kā sāpes muguras lejasdaļā un kāju sāpes kopā ar nejutīgumu vai tirpšanu kājās, muskuļu vājums un pēdas kritums. Zarnu vai urīnpūšļa kontroles zudums var liecināt par muguras smadzenēm, un ir nepieciešama tūlītēja medicīniskā palīdzība, lai novērstu pastāvīgu invaliditāti. Šie simptomi var atšķirties pēc smaguma pakāpes un dažādiem indivīdiem var izpausties dažādā mērā.
Sāpes var izstarot arī uz citām ķermeņa daļām, jo muguras smadzenes izdala vairākus zarus uz divām dažādām ķermeņa vietām. Tāpēc, kad deģenerēts disks nospiež mugurkaula nerva sakni, sāpes var rasties arī kājā, kurai nervs galu galā inervē. Šī parādība, ko sauc par radikulopātiju, var rasties no daudziem avotiem, kas rodas deģenerācijas procesa dēļ. Izspiedušais disks, ja izvirzās centrā, var ietekmēt equina astes lejupejošās saknes, ja tas izliekas posterolateralāli, tas var ietekmēt nervu saknes, kas iziet nākamajā apakšējā starpskriemeļu kanālā, un mugurkaula nervs tā ventrālajā ramusā var tikt ietekmēts, kad disks izvirzās. sāniski. Līdzīgi, osteofīti, kas izvirzīti gar mugurkaula mugurkaula augšējās un apakšējās malas, var saskarties ar tiem pašiem nervu audiem, izraisot tādus pašus simptomus. Augstākā locītavu procesa hipertrofija var ietekmēt arī nervu saknes atkarībā no to projekcijas. Nervi var ietvert nervu saknes pirms iziešanas no nākamā apakšējā starpskriemeļu kanāla un nervu saknes augšējā nervu sakņu kanālā un dural maisiņā. Šie simptomi nervu darbības traucējumu dēļ ir pierādīti līķu pētījumos. Tiek uzskatīts, ka neironu kompromitāts rodas, ja neiroforaminālais diametrs ir kritiski nosprostots ar samazinājumu par 70%. Turklāt nervu kompromitēšana var rasties, ja aizmugurējais disks ir saspiests mazāk nekā 4 milimetru augstumā vai ja atveres augstums ir samazināts līdz mazāk nekā 15 milimetriem, izraisot foraminālo stenozi un nervu satricinājumu. (Tahers, Fadi u.c.)
Diagnostikas pieeja
Sākotnēji pacienti tiek novērtēti ar precīzu anamnēzi un rūpīgu fizisko pārbaudi, kā arī atbilstošiem izmeklējumiem un provokatīvām pārbaudēm. Tomēr vēsture bieži ir neskaidra, jo pastāv hroniskas sāpes, kuras nevar pareizi lokalizēt, un grūtības noteikt precīzu anatomisko atrašanās vietu provokatīvās pārbaudes laikā blakus esošo anatomisko struktūru ietekmes dēļ.
Izmantojot pacienta vēsturi, muguras lejasdaļas sāpju cēloni var identificēt kā starpskriemeļu disku nociceptorus. Pacienti var ziņot arī par simptomu hronisku raksturu un ar to saistīto gūžas reģiona nejutīgumu, tirpšanu, kā arī mugurkaula stīvumu, kas parasti pasliktinās līdz ar aktivitāti. Maigumu var izraisīt, palpējot mugurkaulu. Tā kā slimība ir hroniska un sāpīga, lielākā daļa pacientu var ciest no garastāvokļa un trauksmes traucējumiem. Tiek uzskatīts, ka depresija negatīvi ietekmē slimības slogu. Tomēr nav skaidras attiecības starp slimības smagumu un garastāvokļa vai trauksmes traucējumiem. Ir labi būt modram arī attiecībā uz šiem garīgās veselības stāvokļiem. Lai izslēgtu citas nopietnas patoloģijas, jāuzdod jautājumi par nogurumu, svara zudumu, drudzi un drebuļiem, kas var liecināt par citām slimībām. (Jason M. Highsmith, MD)
Pārbaudot pacientu, vai nav deģeneratīvas disku slimības, ir jāizslēdz cita muguras sāpju etioloģija. Vēdera patoloģijas, kas var izraisīt muguras sāpes, piemēram, aortas aneirisma, nieru akmeņi un aizkuņģa dziedzera slimības, ir jāizslēdz.
Deģeneratīvai disku slimībai ir vairākas diferenciāldiagnozes, kas jāņem vērā, ja pacientam ir muguras sāpes. Tie ietver; idiopātiskas muguras sāpes, zigapofīzes locītavu deģenerācija, mielopātija, jostas stenoze, spondiloze, osteoartrīts un jostas radikulopātija. (�Deģeneratīva diska slimība� Fizipēdija�)
Izmeklējumi
Izmeklējumi tiek izmantoti, lai apstiprinātu deģeneratīvas disku slimības diagnozi. Tos var iedalīt laboratorijas pētījumos, attēlveidošanas pētījumos, nervu vadīšanas testos un diagnostikas procedūrās.
Attēlveidošanas pētījumi
Attēlveidošanu deģeneratīvas disku slimības gadījumā galvenokārt izmanto, lai aprakstītu skarto disku anatomiskās attiecības un morfoloģiskās iezīmes, kam ir liela terapeitiskā vērtība turpmāko lēmumu pieņemšanā par ārstēšanas iespējām. Jebkura attēlveidošanas metode, piemēram, vienkārša radiogrāfija, CT vai MRI, var sniegt noderīgu informāciju. Tomēr pamatcēlonis ir atrodams tikai 15% pacientu, jo deģeneratīvas disku slimības gadījumā nav redzamas skaidras radioloģiskās izmaiņas, ja nav diska trūces un neiroloģiska deficīta. Turklāt nav korelācijas starp anatomiskām izmaiņām, kas redzamas attēlveidošanā, un simptomu smagumu, lai gan pastāv korelācija starp osteofītu skaitu un muguras sāpju smagumu. Deģeneratīvas izmaiņas rentgenogrāfijā var novērot arī asimptomātiskiem cilvēkiem, kas izraisa grūtības noteikt klīnisko nozīmi un ārstēšanas sākšanas laiku. (�Deģeneratīva diska slimība� Fizipēdija�)
Vienkārša radiogrāfija
Šī lētā un plaši pieejamā vienkāršā dzemdes kakla rentgenogrāfija var sniegt svarīgu informāciju par deformācijām, izlīdzināšanu un deģeneratīvām kaulu izmaiņām. Lai noteiktu mugurkaula nestabilitātes un sagitālā līdzsvara esamību, ir jāveic dinamiskas fleksijas vai ekstensijas pētījumi.
Magnētiskās rezonanses attēlveidošanas (MRI)
MRI ir visbiežāk izmantotā metode, lai precīzi, ticami un vispusīgāk diagnosticētu starpskriemeļu diska deģeneratīvas izmaiņas. To lieto, lai sākotnēji novērtētu pacientus ar sāpēm kaklā pēc vienkāršas rentgenogrāfijas. Tas var nodrošināt neinvazīvus attēlus vairākos līdzenumos un nodrošina izcilas kvalitātes diska attēlus. MRI var parādīt diska hidratāciju un morfoloģiju, pamatojoties uz protonu blīvumu, ķīmisko vidi un ūdens saturu. Interpretējot MRI ziņojumus, jāņem vērā pacienta klīniskā aina un vēsture, jo ir pierādīts, ka pat 25% radiologu maina ziņojumu, kad ir pieejami klīniskie dati. Fonar izgatavoja pirmo atvērto MRI skeneri ar iespēju skenēt pacientu dažādās pozīcijās, piemēram, stāvot, sēdus un noliecoties. Šo unikālo īpašību dēļ šo atvērto MRI skeneri var izmantot, lai skenētu pacientus svarīgās pozās un stāvus stāvoklī, lai noteiktu pamatā esošās patoloģiskas izmaiņas, kuras parasti netiek ņemtas vērā, veicot parasto MRI skenēšanu, piemēram, jostas deģeneratīvas diska slimības ar trūci. Šī iekārta ir piemērota arī klaustrofobijas slimniekiem, jo skenēšanas laikā viņi var skatīties lielu televīzijas ekrānu. (�Deģeneratīva diska slimība: fons, anatomija, patofizioloģija.�)
Diska pulposu kodolu un annulus fibrosus parasti var identificēt MRI, kā rezultātā tiek konstatēta diska trūce, kas ir ietverta vai neietilpst. Tā kā MRI var parādīt arī gredzenveida plīsumus un aizmugurējo garenisko saiti, to var izmantot, lai klasificētu trūci. Tas var būt vienkāršs gredzenveida izspiedums, lai atbrīvotu fragmentu diska trūces. Šī informācija var raksturot patoloģiskos diskus, piemēram, izspiestus diskus, izvirzītus diskus un migrētus diskus.
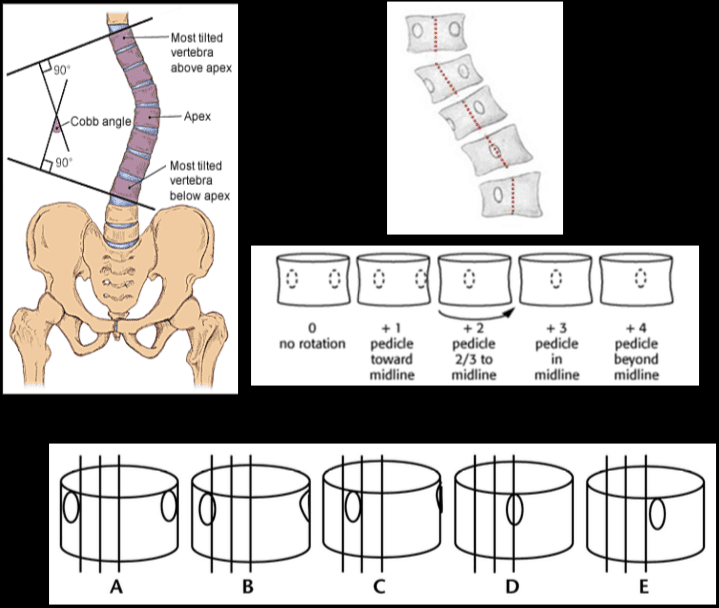
Ir vairākas klasifikācijas sistēmas, kuru pamatā ir MRI signāla intensitāte, diska augstums, atšķirība starp kodolu un gredzenu un diska struktūru. Metode, ko izstrādājuši Pfirrmann et al, ir plaši izmantota un klīniski pieņemta. Saskaņā ar modificēto sistēmu jostas diska deģeneratīvajai slimībai ir 8 pakāpes. 1. pakāpe apzīmē normālu starpskriemeļu disku, un 8. pakāpe atbilst deģenerācijas beigu stadijai, kas attēlo diska slimības progresēšanu. Ir atbilstoši attēli, kas palīdz noteikt diagnozi. Tā kā tie nodrošina labu audu diferenciāciju un detalizētu diska struktūras aprakstu, klasifikācijas nolūkā tiek izmantoti sagitālie T2 svērtie attēli. (Pfirrmann, Christian WA u.c.)
Modic ir aprakstījis izmaiņas, kas notiek mugurkaula ķermeņos blakus deģenerējošajiem diskiem, kā 1. un 2. tipa izmaiņas. Modic 1 izmaiņās ir samazināta T1 svērto attēlu intensitāte un palielināta T2 svērto attēlu intensitāte. Tiek uzskatīts, ka tas notiek tāpēc, ka gala plāksnēm ir bijusi skleroze un blakus esošajās kaulu smadzenēs ir iekaisuma reakcija, palielinoties difūzijas koeficientam. Šo difūzijas koeficienta pieaugumu un maksimālo pretestību difūzijai rada ķīmiskās vielas, kas izdalās ar autoimūna mehānisma palīdzību. Modic 2 tipa izmaiņas ietver blakus esošo skriemeļu gala plākšņu kaulu smadzeņu iznīcināšanu iekaisuma reakcijas un tauku infiltrācijas dēļ smadzenēs. Šīs izmaiņas var palielināt signāla blīvumu T1 svērtajos attēlos. (Modic, MT et al.)
Datortomogrāfija (CT)
Ja MRI nav pieejama, datortomogrāfiju uzskata par diagnostikas testu, kas var noteikt diska trūci, jo tai ir labāks kontrasts starp blakus esošo kaulu skriemeļu posterolaterālajām malām, starpenes taukiem un trūces diska materiālu. Tomēr, diagnosticējot sānu trūces, MRI joprojām ir izvēlētā attēlveidošanas metode.
CT skenēšanai ir vairākas priekšrocības salīdzinājumā ar MRI, piemēram, tai ir mazāk klaustrofobiska vide, zemas izmaksas un labāka kaulu izmaiņu noteikšana, kas ir smalkas un var tikt nepamanītas citos veidos. CT var precīzāk noteikt agrīnas deģeneratīvas izmaiņas fasešu locītavās un spondilozi. Kaulu integritāti pēc saplūšanas vislabāk var novērtēt arī ar CT.
Diska trūci un ar to saistīto nervu bojājumu var diagnosticēt, izmantojot Gundry un Heithoff izstrādātos kritērijus. Ir svarīgi, lai diska izvirzījums atrastos tieši virs nervu saknēm, kas šķērso disku, un būtu fokuss un asimetrisks ar dorsolaterālo stāvokli. Jābūt pierādāmai nervu sakņu saspiešanai vai pārvietošanai. Visbeidzot, nervs, kas atrodas distālā līdz ievainojumam (trūces vietai), bieži palielinās un izspiežas, izraisot tūsku, blakus esošo epidurālo vēnu izcelšanos un iekaisuma eksudātus, kā rezultātā tiek izplūdusi robeža.
Jostas Diskogrāfija
Šī procedūra ir pretrunīga, un, neatkarīgi no tā, vai sāpju vietas zināšanai ir kāda nozīme attiecībā uz operāciju, tā nav pierādīta. Kļūdaini pozitīvi rezultāti var rasties centrālās hiperalgēzijas dēļ pacientiem ar hroniskām sāpēm (neirofizioloģiska atrade) un psihosociālu faktoru dēļ. Ir apšaubāmi precīzi noteikt, kad diskogēnas sāpes kļūst klīniski nozīmīgas. Tie, kas atbalsta šo izmeklēšanu, atbalsta stingrus pacientu atlases un rezultātu interpretācijas kritērijus un uzskata, ka tas ir vienīgais tests, ar kuru var diagnosticēt diskogēnas sāpes. Jostas diskogrāfiju var izmantot vairākās situācijās, lai gan tā nav zinātniski pierādīta. Tie ietver; sānu trūces diagnostika, simptomātiska diska diagnosticēšana starp vairākām novirzēm, līdzīgu CT vai MRI novēroto anomāliju novērtēšana, mugurkaula novērtējums pēc operācijas, saplūšanas līmeņa izvēle un diskogēno sāpju esamības pazīmes.
Diskogrāfija ir vairāk nobažījusies par patofizioloģijas izcelšanu, nevis diska anatomijas noteikšanu. Tāpēc diskogrāfijas mērķis ir diskogēno sāpju novērtēšana. MRI var atklāt neparasti izskata disku bez sāpēm, savukārt stipras sāpes var redzēt diskogrāfijā, kur MRI konstatējumi ir maz. Normāla fizioloģiskā šķīduma vai kontrastmateriāla injekcijas laikā var rasties porains beigu punkts, ja diski pieņem lielāku daudzumu kontrasta. Kontrastmateriāls var iekļūt pulposa kodolā caur plīsumiem un plaisām annulus fibrosus patoloģiskajos diskos. Šī kontrastmateriāla spiediens var izraisīt sāpes recidivējoša meningeālā nerva, jaukta mugurkaula nerva, priekšējā primārā rami un pelēko rami communicantes inervāciju dēļ, kas apgādā ārējo annulus fibrosus. Radikulāras sāpes var izprovocēt, kontrastvielai nonākot līdz vietai, kur patoloģiskais disks saskaras ar nervu saknēm. Tomēr šim diskogrāfijas testam ir vairākas komplikācijas, piemēram, nervu sakņu traumas, ķīmisks vai bakteriāls diskīts, alerģija pret kontrastvielām un sāpju saasināšanās. (Bartynskis, Valters S. un A. Orlando Ortizs)
Attēlveidošanas modalitātes kombinācija
Lai adekvāti novērtētu nervu sakņu kompresiju un dzemdes kakla stenozi, var būt nepieciešama attēlveidošanas metožu kombinācija.
CT diskogrāfija
Pēc sākotnējās diskogrāfijas veikšanas CT diskogrāfija tiek veikta 4 stundu laikā. To var izmantot, lai noteiktu diska statusu, piemēram, trūce, izvirzīta, izspiesta, ietverta vai izolēta. To var izmantot arī mugurkaulā, lai diferencētu rētaudu vai diska materiāla masu ietekmi pēc mugurkaula operācijas.
CT mielogrāfija
Šis tests tiek uzskatīts par labāko metodi nervu sakņu saspiešanas novērtēšanai. Ja CT tiek veikta kombinācijā vai pēc mielogrāfijas, salīdzinoši viegli var iegūt sīkāku informāciju par kaulu anatomiju dažādām plaknēm.
Diagnostikas procedūras
Transforaminālie selektīvie nervu sakņu bloki (SNRB)
Ja MRI skenēšanā ir aizdomas par daudzlīmeņu deģeneratīvu disku slimību, šo testu var izmantot, lai noteiktu konkrēto ietekmēto nervu sakni. SNRB ir gan diagnostisks, gan terapeitisks tests, ko var izmantot mugurkaula jostas daļas stenozei. Pārbaudē tiek izveidota hipoestēzijas demotomālā līmeņa zona, injicējot anestēzijas līdzekli un kontrastvielu fluoroskopiskā vadībā ieinteresētā nervu sakņu līmenī. Pastāv korelācija starp daudzlīmeņu kakla deģeneratīvas disku slimības klīniskajiem simptomiem un MRI atklājumiem un SNRB konstatējumiem saskaņā ar Anderbergu et al. Pastāv 28% korelācija ar SNRB rezultātiem un ar dermatomas radikulārām sāpēm un neiroloģiskā deficīta zonām. Smagākie MRI deģenerācijas gadījumi ir saistīti ar 60%. Lai gan SNRB netiek lietots regulāri, tas ir noderīgs tests, lai novērtētu pacientus pirms operācijas daudzlīmeņu deģeneratīvas disku slimības gadījumā, īpaši mugurkaulā, kā arī klīniskās pazīmes un atklājumus MRI. (Narouze, Samer un Amaresh Vydyanathan)
Elektromiogrāfiskie pētījumi
Distālās motorās un sensorās nervu vadīšanas testi, ko sauc par elektromiogrāfiskiem pētījumiem, kas ir normāli ar patoloģisku adatas izmeklējumu, var atklāt nervu saspiešanas simptomus, kas ir konstatēti klīniskajā vēsturē. Kairinātās nervu saknes var lokalizēt, izmantojot injekcijas, lai ar diskogrāfiju anestēzētu skartos nervus vai sāpju receptorus diska telpā, sakroiliakālajā locītavā vai fasetes locītavās. (�Elektromiogrāfijas un kinezioloģijas kalendārs�)
Laboratorijas pētījumi
Laboratorijas testi parasti tiek veikti, lai izslēgtu citas diferenciāldiagnozes.
Tā kā seronegatīvas spondiloartropātijas, piemēram, ankilozējošais spondilīts, bieži izraisa muguras sāpes, ir jāpārbauda HLA B27 imūnhisto saderība. Tiek lēsts, ka šī nezināmas etioloģijas iekaisuma slimība ir skārusi 350,000 600,000 cilvēku ASV un 27 XNUMX Eiropā. Bet HLA BXNUMX ir ārkārtīgi reti sastopams afroamerikāņiem. Citas seronegatīvas spondiloartropātijas, kuras var pārbaudīt, izmantojot šo gēnu, ir psoriātiskais artrīts, iekaisīga zarnu slimība un reaktīvs artrīts vai Reitera sindroms. Dažiem pacientiem var palielināties imūnglobulīna A (IgA) līmenis serumā.
Testi, piemēram, eritrocītu sedimentācijas ātruma (ESR) un C-reaktīvā proteīna (CRP) līmeņa testi, lai noteiktu akūtās fāzes reaģentus, kas novēroti muguras sāpju iekaisuma cēloņos, piemēram, osteoartrīta un ļaundabīgo audzēju gadījumā. Nepieciešama arī pilna asins aina, ieskaitot diferenciālo skaitu, lai noskaidrotu slimības etioloģiju. Par autoimūnām slimībām rodas aizdomas, ja reimatoīdā faktora (RF) un antinukleāro antivielu (ANA) testi kļūst pozitīvi. Retos gadījumos var būt nepieciešama urīnskābes seruma un sinoviālā šķidruma analīze kristāliem, lai izslēgtu podagru un pirofosfāta dihidrāta nogulsnēšanos.
ārstēšana
Nav noteiktas ārstēšanas metodes, par kuru būtu vienojušies visi ārsti attiecībā uz deģeneratīvas disku slimības ārstēšanu, jo sāpju cēlonis dažādiem indivīdiem var atšķirties, tāpat kā sāpju smagums un klīniskās izpausmes lielās atšķirības. Ārstēšanas iespējas var plaši apspriest zem; konservatīvā ārstēšana, medicīniska ārstēšana un ķirurģiska ārstēšana.
Konservatīvā ārstēšana
Šī ārstēšanas metode ietver vingrojumu terapiju ar uzvedības iejaukšanos, fiziskām modalitātēm, injekcijām, muguras izglītošanu un muguras skolas metodēm.
Uz vingrinājumiem balstīta terapija ar uzvedības iejaukšanos
Atkarībā no pacienta diagnozes var noteikt dažāda veida vingrinājumus. To uzskata par vienu no galvenajām konservatīvās ārstēšanas metodēm hronisku muguras sāpju ārstēšanā. Vingrinājumus var mainīt, iekļaujot stiepšanās vingrinājumus, aerobos vingrinājumus un muskuļu stiprināšanas vingrinājumus. Viens no šīs terapijas galvenajiem izaicinājumiem ir tās nespēja novērtēt efektivitāti starp pacientiem, jo ir lielas atšķirības vingrojumu shēmās, biežumā un intensitātē. Saskaņā ar pētījumiem vislielākā efektivitāte subakūtām muguras sāpēm ar dažādu simptomu ilgumu tika iegūta, veicot pakāpeniskas vingrojumu programmas pacienta profesionālajā vidē. Pacientiem, kuri cieš no hroniskiem simptomiem, ar šo terapiju tika novēroti būtiski uzlabojumi attiecībā uz funkcionālo uzlabošanos un sāpju mazināšanu. Individuālās terapijas, kas paredzētas katram pacientam stingrā uzraudzībā un pacienta atbilstībā, šķiet arī visefektīvākās hronisku muguras sāpju slimniekiem. Citas konservatīvas pieejas var izmantot kombinācijā, lai uzlabotu šo pieeju. (Haidens, Džila A. u.c.)
Aerobikas vingrinājumi, ja tie tiek veikti regulāri, var uzlabot izturību. Muskuļu sasprindzinājuma mazināšanai var izmantot relaksācijas metodes. Peldēšana tiek uzskatīta arī par vingrinājumu muguras sāpēm. Grīdas vingrinājumi var ietvert paplašināšanas vingrinājumus, paceles stiepšanu, muguras izstiepšanu, dubulto ceļgalu līdz zoda stiepšanu, sēdekļa pacēlājus, modificētas sēdvietas, vēdera nostiprināšanu, kā arī kalnu un noliekšanās vingrinājumus.
Fizikālā modalitāte
Šī metode ietver elektriskās nervu stimulācijas, relaksācijas, ledus iepakojumu, biofeedback, sildīšanas spilventiņu, fonoforēzes un jonoforēzes izmantošanu.
Transkutāna elektriskā nervu stimulācija (TENS)
Izmantojot šo neinvazīvo metodi, ādai tiek piegādāta elektriskā stimulācija, lai stimulētu perifēros nervus šajā zonā, lai zināmā mērā mazinātu sāpes. Šī metode mazina sāpes uzreiz pēc lietošanas, taču tās ilgtermiņa efektivitāte ir apšaubāma. Dažos pētījumos ir konstatēts, ka, salīdzinot ar placebo, sāpes un funkcionālais stāvoklis nav būtiski uzlabojies. Ierīces, kas veic šos TENS, var viegli piekļūt no ambulatorās nodaļas. Šķiet, ka vienīgā blakusparādība ir viegls ādas kairinājums, kas novērots trešdaļai pacientu. (Džonsons, Marks I)
Atpakaļskola
Šī metode tika ieviesta ar mērķi samazināt sāpju simptomus un to recidīvus. Pirmo reizi tas tika ieviests Zviedrijā un ņem vērā stāju, ergonomiku, atbilstošus muguras vingrinājumus un jostas vietas anatomiju. Pacienti tiek mācīti pareizi sēdēt, stāvēt, celt svarus, gulēt, mazgāt seju un tīrīt zobus, izvairoties no sāpēm. Salīdzinot ar citām ārstēšanas metodēm, muguras skolas terapija ir izrādījusies efektīva gan tūlītējos, gan starpposmos, lai uzlabotu muguras sāpes un funkcionālo stāvokli.
Pacientu izglītība
Izmantojot šo metodi, pakalpojumu sniedzējs sniedz norādījumus pacientam, kā pārvaldīt muguras sāpju simptomus. Sākumā tiek mācīta parastā mugurkaula anatomija un biomehānika, kas ietver traumu mehānismus. Pēc tam, izmantojot mugurkaula modeļus, pacientam tiek izskaidrota deģeneratīvas disku slimības diagnoze. Katram pacientam tiek noteikta līdzsvarota pozīcija un pēc tam tiek lūgts saglabāt šo pozīciju, lai izvairītos no simptomu rašanās.
Bio-psihosociālā pieeja multidisciplinārai muguras terapijai
Hroniskas muguras sāpes var izraisīt pacientam lielu diskomfortu, izraisot psiholoģiskus traucējumus un sliktu garastāvokli. Tas var negatīvi ietekmēt terapeitiskos rezultātus, padarot lielāko daļu ārstēšanas stratēģiju bezjēdzīgu. Tāpēc pacienti ir jāizglīto par apgūtām kognitīvām stratēģijām, ko sauc par "uzvedības" un "bio-psihosociālajām" stratēģijām, lai atbrīvotos no sāpēm. Papildus sāpju bioloģisko cēloņu ārstēšanai, izmantojot šo metodi, jārisina arī psiholoģiskie un sociālie cēloņi. Lai mazinātu pacienta sāpju un invaliditātes uztveri, tiek izmantotas tādas metodes kā modificētas cerības, relaksācijas metodes, fizioloģisko reakciju kontrole ar apgūtu uzvedību un pastiprināšana.
Masāžas terapija
Hronisku muguras sāpju gadījumā šī terapija šķiet labvēlīga. Viena gada laikā masāžas terapija dažiem pacientiem ir bijusi mēreni efektīva, salīdzinot ar akupunktūru un citām relaksācijas metodēm. Tomēr tā ir mazāk efektīva nekā TENS un vingrošanas terapija, lai gan atsevišķi pacienti var dot priekšroku vienam, nevis otram. (Furlans, Andrea D. u.c.)
Mugurkaula manipulācijas
Šī terapija ietver manipulācijas ar locītavu ārpus tās parastā kustību diapazona, bet nepārsniedzot parasto anatomisko diapazonu. Šī ir manuālā terapija, kas ietver garas sviras manipulācijas ar mazu ātrumu. Tiek uzskatīts, ka tas mazina sāpes muguras lejasdaļā, izmantojot vairākus mehānismus, piemēram, iesprostoto nervu atbrīvošanu, locītavu un periartikulāru saaugumu iznīcināšanu, kā arī manipulējot ar mugurkaula segmentiem, kas bija pārvietoti. Tas var arī samazināt diska izspiedumu, atslābināt hipertoniskos muskuļus, stimulēt nociceptīvās šķiedras, mainot neirofizioloģisko funkciju, un pārvietot meniskus uz locītavas virsmas.
Tiek uzskatīts, ka mugurkaula manipulācijas ir efektīvākas, salīdzinot ar lielāko daļu metožu, piemēram, TENS, vingrošanas terapiju, NPL un muguras skolas terapiju. Šobrīd pieejamie pētījumi pozitīvi vērtē tā efektivitāti gan ilgtermiņā, gan īstermiņā. Ir arī ļoti droši ievadīt nepietiekami apmācītus terapeitus, ja diska trūces un zirgu astes gadījumi tiek ziņots tikai mazāk nekā 1 no 3.7 miljoniem cilvēku. (Bronforts, Gerts u.c.)
Jostas balsti
Pacienti, kuri cieš no hroniskām sāpēm muguras lejasdaļā, ko izraisa vairāku līmeņu deģeneratīvi procesi ar vairākiem iemesliem, var gūt labumu no jostasvietas atbalsta. Ir pretrunīgi pierādījumi par tā efektivitāti, jo daži pētījumi liecina par mērenu tūlītējas un ilgtermiņa atvieglošanas uzlabošanos, savukārt citi liecina, ka šāds uzlabojums nav, salīdzinot ar citām ārstēšanas metodēm. Jostas balsti var stabilizēt, koriģēt deformācijas, samazināt mehāniskos spēkus un ierobežot mugurkaula kustības. Tas var darboties arī kā placebo un mazināt sāpes, masējot skartās vietas un apsildot.
Jostas vilkšana
Šajā metodē tiek izmantota uzkabe, kas piestiprināta gūžas cekulai un apakšējai krūšu kaula daļai, un tiek pielikts gareniskais spēks gar aksiālo mugurkaulu, lai mazinātu hroniskas muguras sāpes. Spēka līmenis un ilgums tiek pielāgots atbilstoši pacientam un to var izmērīt ar aparātu palīdzību gan ejot, gan guļot. Jostas vilce darbojas, atverot starpskriemeļu disku telpas un samazinot jostas lordozi. Izmantojot šo metodi, tiek samazināti deģeneratīvas disku slimības simptomi īslaicīgas mugurkaula pārkārtošanās un ar to saistīto priekšrocību dēļ. Tas mazina nervu saspiešanu un mehānisko spriegumu, izjauc saķeres šķautnēs un gredzenā, kā arī nociceptīvos sāpju signālus. Tomēr nav daudz pierādījumu par tā efektivitāti muguras sāpju mazināšanā vai ikdienas funkciju uzlabošanā. Turklāt ar jostas daļas vilkšanu saistītie riski joprojām tiek pētīti, un ir pieejami daži gadījumi, kad tas ir izraisījis nervu bojājumus, apgrūtinātu elpošanu un asinsspiediena izmaiņas liela spēka un nepareizas siksnas novietošanas dēļ. (Harte, A et al.)
Medicīniskā palīdzība
Medicīniskā terapija ietver zāļu ārstēšanu ar muskuļu relaksantiem, steroīdu injekcijām, NPL, opioīdiem un citiem pretsāpju līdzekļiem. Tas ir nepieciešams, papildus konservatīvai ārstēšanai, lielākajai daļai pacientu ar deģeneratīvu disku slimību. Farmakoterapijas mērķis ir kontrolēt invaliditāti, mazināt sāpes un pietūkumu, vienlaikus uzlabojot dzīves kvalitāti. Tas tiek nodrošināts atbilstoši katram pacientam, jo nav vienprātības par ārstēšanu.
Muskuļu relaksanti
Deģeneratīvas disku slimības var gūt labumu no muskuļu relaksantiem, samazinot muskuļu spazmas un tādējādi mazinot sāpes. Muskuļu relaksantu efektivitāte sāpju un funkcionālā stāvokļa uzlabošanā ir noteikta vairāku veidu pētījumos. Benzodiazepīns ir visizplatītākais pašlaik izmantotais muskuļu relaksants.
Nesteroīdie pretiekaisuma līdzekļi (NPL)
Šīs zāles parasti izmanto kā pirmo soli disku deģeneratīvas slimības gadījumā, nodrošinot pretsāpju, kā arī pretiekaisuma iedarbību. Ir pārliecinoši pierādījumi, ka tas samazina hroniskas muguras sāpes. Tomēr tā lietošanu ierobežo kuņģa-zarnu trakta traucējumi, piemēram, akūts gastrīts. Selektīvie COX2 inhibitori, piemēram, celekoksibs, var pārvarēt šo problēmu, mērķējot tikai uz COX2 receptoriem. To lietošana nav plaši pieņemta, jo tās ilgstošas lietošanas gadījumā var palielināt sirds un asinsvadu slimības.
Opioīdu zāles
Tas ir solis augstāk PVO sāpju kāpnēs. Tas ir paredzēts pacientiem, kuri cieš no stiprām sāpēm, kas nereaģē uz NPL, un tiem, kuriem ir nepanesami GI traucējumi, lietojot NPL. Tomēr narkotiku receptes muguras sāpju ārstēšanai ievērojami atšķiras starp ārstiem. Saskaņā ar literatūru 3 līdz 66% pacientu var lietot kādu opioīdu, lai mazinātu muguras sāpes. Lai gan simptomu īstermiņa samazināšanās ir izteikta, gados vecākiem cilvēkiem pastāv ilgstošas narkotiku lietošanas, augsta tolerances un elpošanas traucējumu risks. Slikta dūša un vemšana ir dažas no īstermiņa blakusparādībām. (�Sistēmisks pārskats: opioīdu ārstēšana hronisku muguras sāpju gadījumā: izplatība, efektivitāte un saistība ar atkarību�)
Pretdepresanti
Antidepresantiem mazās devās ir pretsāpju iedarbība, un tie var būt noderīgi pacientiem ar hroniskām muguras sāpēm, kuriem var būt saistīti depresijas simptomi. Sāpes un ciešanas var traucēt pacienta miegu un samazināt sāpju slieksni. Tos var novērst, lietojot antidepresantus mazās devās, lai gan nav pierādījumu, ka tas uzlabotu funkciju.
Injekcijas terapija
Epidurālās steroīdu injekcijas
Epidurālās steroīdu injekcijas ir visplašāk izmantotais injekciju veids hroniskas deģeneratīvas disku slimības un ar to saistītās radikulopātijas ārstēšanai. Pastāv atšķirības starp izmantotā steroīda veidu un tā devu. 8-10 ml metilprednizolona un parastā fizioloģiskā šķīduma maisījuma tiek uzskatīta par efektīvu un drošu devu. Injekcijas var veikt pa starpslāņu, astes vai trans-foraminas ceļiem. Fluoroskopijas vadībā var ievietot adatu. Vispirms kontrastē, tad vietējā anestēzijā un, visbeidzot, steroīdu injicē epidurālajā telpā skartajā līmenī, izmantojot šo metodi. Sāpju mazināšana tiek panākta gan vietējās anestēzijas, gan steroīdu iedarbības kombinācijas dēļ. Tūlītēju sāpju mazināšanu var panākt, izmantojot vietējo anestēziju, bloķējot sāpju signāla pārraidi un vienlaikus apstiprinot diagnozi. Iekaisums tiek samazināts arī steroīdu iedarbības dēļ, bloķējot pro-iekaisuma kaskādi.
Pēdējās desmitgades laikā epidurālo steroīdu injekciju lietošana ir palielinājusies par 121%. Tomēr pastāv domstarpības par tā lietošanu, ņemot vērā reakcijas līmeņu atšķirības un potenciāli nopietnu nelabvēlīgu ietekmi. Parasti tiek uzskatīts, ka šīs injekcijas izraisa tikai īslaicīgu simptomu mazināšanu. Daži ārsti var injicēt 2 līdz 3 injekcijas vienas nedēļas laikā, lai gan ilgtermiņa rezultāti ir tādi paši kā pacientam, kuram tiek veikta tikai viena injekcija. Viena gada laikā nedrīkst veikt vairāk nekā 4 injekcijas. Tūlītējai un efektīvākai sāpju mazināšanai injekcijai var pievienot arī morfiju bez konservantiem. Šim nolūkam tiek pievienoti pat vietējie anestēzijas līdzekļi, piemēram, lidokaīns un bupivakaīns. Pierādījumi par ilgstošu sāpju mazināšanu ir ierobežoti. (�Placebo kontrolēts pētījums, lai novērtētu sāpju mazināšanas efektivitāti, lietojot ketamīnu ar epidurāliem steroīdiem hroniskām muguras sāpēm�)
Papildus augstajām izmaksām un bažām par efektivitāti šai terapijai ir iespējamas blakusparādības. Ja fluoroskopija netiek izmantota pat 25% gadījumu, adatas var nonākt nevietā, pat ja ir pieredzējuši darbinieki. Epidurālo ievietošanu var droši noteikt pēc niezes. Pēc morfīna injekcijas var rasties elpošanas nomākums vai urīna aizture, tāpēc pacients ir jānovēro 24 stundas pēc injekcijas.
Fasetes injekcijas
Šīs injekcijas veic fasetes locītavās, ko sauc arī par zigapofiziskajām locītavām, kas atrodas starp diviem blakus esošiem skriemeļiem. Anestēziju var tieši injicēt locītavas spraugā vai ar to saistītajā muguras rami mediālajā zarā, kas to inervē. Ir pierādījumi, ka šī metode uzlabo funkcionālās spējas, dzīves kvalitāti un mazina sāpes. Tiek uzskatīts, ka tie sniedz gan īstermiņa, gan ilgtermiņa ieguvumus, lai gan pētījumi liecina, ka gan šķautņu injekcijas, gan epidurālās steroīdu injekcijas ir līdzīgas efektivitātes ziņā. (Vīna, Kellija A)
SI locītavu injekcijas
Šī ir diartrodiāla sinoviālā locītava ar nervu piegādi gan no mielinizētiem, gan nemielīna nervu aksoniem. Injekcija var efektīvi ārstēt deģeneratīvu disku slimību, kas saistīta ar krustu un krustu locītavu, kā rezultātā ilgstoši un īslaicīgi tiek atviegloti tādi simptomi kā muguras sāpes un sāpes kājās, augšstilbā un sēžamvietā. Injekcijas var atkārtot ik pēc 2 līdz 3 mēnešiem, taču tās drīkst veikt tikai tad, ja tas ir klīniski nepieciešams. (MAUGARS, Y. et al.)
Intradiskālas neoperatīvas terapijas diskogēnām sāpēm
Kā aprakstīts izmeklējumos, diskogrāfiju var izmantot gan kā diagnostisko, gan terapeitisko metodi. Pēc slimā diska identificēšanas pirms operācijas var izmēģināt vairākas minimāli invazīvas metodes. Elektrisko strāvu un tās siltumu var izmantot, lai koagulētu aizmugurējo gredzenu, tādējādi stiprinot kolagēna šķiedras, denaturējot un iznīcinot iekaisuma mediatorus un nociceptorus, kā arī noblīvējot figūras. Šajā gadījumā izmantotās metodes sauc par intradiscal elektrotermisko terapiju (IDET) vai radiofrekvences aizmugurējo annuloplastiku (RPA), kurā elektrods tiek nodots diskam. IDET ir mēreni pierādījumi simptomu mazināšanai disku deģeneratīvas slimības pacientiem, savukārt RPA ir ierobežots atbalsts attiecībā uz tā īstermiņa un ilgtermiņa efektivitāti. Abas šīs procedūras var izraisīt tādas komplikācijas kā nervu sakņu traumas, katetra darbības traucējumi, infekcija un pēcprocedūras diska trūce.
Surgical Treatment
Ķirurģiskā ārstēšana ir paredzēta pacientiem ar neveiksmīgu konservatīvu terapiju, ņemot vērā slimības smagumu, vecumu, citas blakusslimības, sociāli ekonomisko stāvokli un sagaidāmā iznākuma līmeni. Tiek lēsts, ka aptuveni 5% pacientu ar deģeneratīvu disku slimību tiek veikta operācija vai nu jostas daļas, vai dzemdes kakla slimības dēļ. (Rydeviks, Bjrn L.)
Mugurkaula jostas daļas procedūras
Jostas ķirurģija ir indicēta pacientiem ar smagām sāpēm ar neefektīvu zāļu terapiju no 6 līdz 12 mēnešiem un kuriem ir kritiska mugurkaula stenoze. Operācija parasti ir izvēles procedūra, izņemot cauda equina sindroma gadījumā. Ir divi procedūru veidi, kuru mērķis ir ietvert mugurkaula saplūšanu vai dekompresiju, vai abus. (�Deģeneratīva diska slimība: fons, anatomija, patofizioloģija.�)
Mugurkaula saplūšana ietver kustību apturēšanu sāpīgā mugurkaula segmentā, lai mazinātu sāpes, savienojot kopā vairākus skriemeļus, izmantojot kaula transplantātu. Tiek uzskatīts, ka tas ilgtermiņā ir efektīvs pacientiem ar deģeneratīvu disku slimību, kam ir mugurkaula traucējumi vai pārmērīgas kustības. Ir vairākas pieejas kodolsintēzes ķirurģijai. (Gupta, Vijay Kumar u.c.)
- Mugurkaula jostas daļas posterolaterālā guttur saplūšana
Šī metode ietver kaula transplantāta ievietošanu mugurkaula posterolaterālajā daļā. Kaulu transplantātu var novākt no aizmugurējā gūžas kaula. Kauli tiek noņemti no periosta veiksmīgai potēšanai. Pēcoperācijas periodā ir nepieciešams muguras stiprinājums, un pacientiem var būt nepieciešams palikt slimnīcā apmēram 5 līdz 10 dienas. Veiksmīgai saplūšanai ir nepieciešamas ierobežotas kustības un smēķēšanas pārtraukšana. Tomēr var rasties vairāki riski, piemēram, nesavienošanās, infekcija, asiņošana un cieta savienība ar muguras sāpēm.
- Mugurējās jostas daļas starpķermeņu saplūšana
Izmantojot šo metodi, ar to pašu pieeju var veikt arī dekompresijas vai diskektomijas metodes. Kaulu transplantāti tiek tieši uzklāti uz diska, un ligamentum flavum tiek pilnībā izgriezts. Deģeneratīvas disku slimības gadījumā starpslāņa telpa tiek papildus paplašināta, veicot daļēju mediālu facetektomiju. Izmantojot šo metodi, muguras breketes nav obligātas. Tam ir vairāki trūkumi, salīdzinot ar priekšējo pieeju, piemēram, var ievietot tikai mazus transplantātus, samazināts virsmas laukums, kas pieejams saplūšanai, un grūtības, veicot operāciju pacientiem ar mugurkaula deformāciju. Lielākais ar to saistītais risks ir nesavienošanās.
- Priekšējā jostas daļas starpķermeņu saplūšana
Šī procedūra ir līdzīga aizmugurējai, izņemot to, ka tai tuvojas caur vēderu, nevis muguru. Tā priekšrocība ir tā, ka netiek traucēta muguras muskuļu un nervu piegāde. Tas ir kontrindicēts pacientiem ar osteoporozi, un tam ir asiņošanas, retrogrādas ejakulācijas vīriešiem, nesavienošanās un infekcijas risks.
- Transforamināla jostas daļas starpķermeņu saplūšana
Šī ir modificēta aizmugurējās pieejas versija, kas kļūst populāra. Tas nodrošina zemu risku ar labu iedarbību, un ir pierādīts, ka tam ir lielisks rezultāts ar dažām komplikācijām, piemēram, CSF noplūdi, pārejošiem neiroloģiskiem traucējumiem un brūču infekciju.
Kopējā diska endoprotezēšana
Šī ir alternatīva disku saplūšanai, un tā ir izmantota, lai ārstētu deģeneratīvas jostasvietas disku slimības, izmantojot mākslīgo disku, lai aizstātu skarto disku. Atkarībā no klīniskās situācijas var izmantot kopējo protēzi vai kodolprotēzi.
Dekompresija ietver mugurkaula ķermeņa diska daļas noņemšanu, kas iedarbojas uz nervu, lai atbrīvotu to un nodrošinātu vietu tā atveseļošanai, izmantojot procedūras, ko sauc par diskektomiju un laminektomiju. Procedūras efektivitāte ir apšaubāma, lai gan tā ir bieži veikta operācija. Komplikāciju ir ļoti maz, un simptomu atkārtošanās iespējamība ir zema ar lielāku pacientu apmierinātību. (Gupta, Vijay Kumar u.c.)
Operācija tiek veikta, izmantojot aizmugures viduslīnijas pieeju, sadalot ligamentum flavum. Tiek identificēta skartā nerva sakne, un tiek nogriezts izspiedušais gredzens, lai to atbrīvotu. Pēc tam jāveic pilna neiroloģiskā izmeklēšana, un pacienti parasti ir gatavi doties mājās pēc 1–5 dienām. Muguras lejasdaļas vingrinājumi jāsāk drīz, kam seko viegls darbs un pēc tam smags darbs attiecīgi 2 un 12 nedēļās.
Šo procedūru var veikt rūpīgi vienā līmenī, kā arī vairākos līmeņos. Laminektomijai jābūt pēc iespējas īsākai, lai izvairītos no mugurkaula nestabilitātes. Pacientiem pēc procedūras ir izteikta simptomu mazināšanās un radikulopātijas samazināšanās. Riski var ietvert zarnu un urīnpūšļa nesaturēšanu, CSF noplūdi, nervu sakņu bojājumus un infekciju.
Dzemdes kakla mugurkaula procedūras
Dzemdes kakla deģeneratīvas disku slimības ir indicētas operācijai, ja ir nepanesamas sāpes, kas saistītas ar progresējošu motoru un maņu deficītu. Operācijai ir vairāk nekā 90% labvēlīgs rezultāts, ja ir radiogrāfiski pierādījumi par nervu sakņu saspiešanu. Ir vairākas iespējas, tostarp priekšējā dzemdes kakla diskektomija (ACD), ACD un saplūšana (ACDF), ACDF ar iekšējo fiksāciju un aizmugurējā foraminotomija. (�Deģeneratīva diska slimība: fons, anatomija, patofizioloģija.�)
Uz šūnām balstīta terapija
Cilmes šūnu transplantācija ir kļuvusi par jaunu deģeneratīvas disku slimības terapiju ar daudzsološiem rezultātiem. Ir konstatēts, ka autologo hondrocītu ieviešana samazina diskogēnās sāpes 2 gadu laikā. Šīs terapijas pašlaik tiek izmēģinātas ar cilvēkiem. (Jeong, Je Hoon u.c.)
Gēnu terapija
Pašlaik tiek pētīta gēnu transdukcija, lai apturētu diska deģeneratīvo procesu un pat izraisītu diska reģenerāciju. Šim nolūkam ir jāidentificē labvēlīgi gēni, vienlaikus pazeminot deģenerāciju veicinošo gēnu aktivitāti. Šīs jaunās ārstēšanas iespējas dod cerību, ka turpmākā ārstēšana būs vērsta uz starpskriemeļu disku atjaunošanu. (Nishida, Kotaro u.c.)
Deģeneratīva disku slimība ir veselības problēma, ko raksturo hroniskas muguras sāpes bojāta starpskriemeļu diska dēļ, piemēram, sāpes mugurkaula jostas daļā vai kakla sāpes mugurkaula kakla daļā. Tas ir mugurkaula starpskriemeļu diska sabrukums. Diska deģenerācijā var rasties vairākas patoloģiskas izmaiņas. Arī starpskriemeļu diskā var rasties dažādi anatomiski defekti. Sāpes muguras lejasdaļā un kakla sāpes ir lielas epidemioloģiskas problēmas, kuras, domājams, ir saistītas ar deģeneratīvu disku slimību. Muguras sāpes ir otrais galvenais ārsta apmeklējumu iemesls Amerikas Savienotajās Valstīs. Tiek lēsts, ka aptuveni 80% ASV pieaugušo vismaz vienu reizi dzīves laikā cieš no muguras sāpēm. Tāpēc, lai pārvaldītu šo izplatīto stāvokli, ir nepieciešama rūpīga izpratne par deģeneratīvo disku slimību. – Dr Alex Jimenez DC, CCST Insight
Mūsu sniegtās informācijas apjoms ir ierobežots, ietverot tikai chiropractic, muskuļu un skeleta sistēmas, fiziskās zāles, labsajūtu un sensitīvus veselības jautājumus un/vai funkcionālās medicīnas rakstus, tēmas un diskusijas. Mēs izmantojam funkcionālos veselības un labsajūtas protokolus, lai ārstētu un atbalstītu muskuļu un skeleta sistēmas traumu vai traucējumu aprūpi. Mūsu ieraksti, tēmas, tēmas un ieskati aptver klīniskus jautājumus, problēmas un tēmas, kas ir saistītas un tieši vai netieši atbalsta mūsu klīniskās prakses jomu.* Mūsu birojs ir veicis saprātīgu mēģinājumu sniegt atbalstošus citātus un ir identificējis attiecīgo pētījumu vai pētījumu vai pētījumi, kas atbalsta mūsu ziņas. Mēs arī pēc pieprasījuma sniedzam padomei un/vai sabiedrībai pieejamas papildu pētījumu kopijas. Mēs saprotam, ka mēs aptveram jautājumus, kuriem nepieciešams papildu skaidrojums par to, kā tas var palīdzēt konkrētā aprūpes plānā vai ārstēšanas protokolā; tādēļ, lai turpinātu apspriest iepriekš minēto tēmu, lūdzu, jautājiet Dr. Aleksam Himenesam vai sazinieties ar mums pa tālr 915-850-0900. Pakalpojumu sniedzējs(-i), kas licencēts(-i) Teksasā* un Ņūmeksikā*�
Kurators: Dr. Alekss Himenezs, DC, CCST
Atsauces
- �Deģeneratīva disku slimība.� Mugurkaula veselība, 2017, www.spine-health.com/glossary/degenerative-disc-disease.
- Modiks, Maikls T. un Džefrijs S. Ross. �Lumbāras deģeneratīva diska slimība.� Radioloģija, 245. sēj., Nr. 1, 2007, 43.-61.lpp. Ziemeļamerikas Radioloģijas biedrība (RSNA), doi: 10.1148/radiol.2451051706.
- �Deģeneratīva diska slimība: fons, anatomija, patofizioloģija.� Emedicine.Medscape.Com, 2017, emedicine.medscape.com/article/1265453-overview.
- Taher, Fadi et al. �Lumbāras deģeneratīvas diska slimība: pašreizējās un nākotnes diagnostikas un pārvaldības koncepcijas. Advances In Orthopedics, 2012. sēj., 2012. gads, 1.–7. lpp. Hindawi Limited, doi: 10.1155/2012/970752.
- Čoi, Yong-Sū. �Deģeneratīvu disku slimību patofizioloģija.� Asian Spine Journal, 3. sējums, Nr. 1, 2009, 39. lpp. 10.4184. Korean Society Of Spine Surgery (KAMJE), doi: 2009.3.1.39/asj.XNUMX.
- Wheater, Paul R et al. Kvieša funkcionālā histoloģija. 5. izdevums, [Ņūdeli], Čērčils Livingstons, 2007. gads.
- Palmgren, Tove et al. �Imunhistoķīmisks pētījums par nervu struktūrām cilvēka normālu jostas starpskriemeļu disku anulus fibrosus.� Mugurkauls, 24. sējums, Nr. 20, 1999, 2075. lpp. 10.1097. Ovid Technologies (Wolters Kluwer Health), doi: 00007632/199910150-00002-XNUMX.
- BOGDUK, NIKOLAI u.c. �Dzemdes kakla starpskriemeļu disku inervācija.� Mugurkauls, 13. sēj., Nr. 1, 1988, 2.-8.lpp. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097/00007632-198801000-00002.
- �Starpskriemeļu disks � Mugurkauls � Orthobullets.Com.� Orthobullets.Com, 2017, www.orthobullets.com/spine/9020/intervertebral-disc.
- Sutārs, Pohrajs. �MRI Evaluation Of Lumbar Disc Degenerative Disease.� ŽURNĀLS OF CLINICAL AND DIAGNOSTIC RESEARCH, 2015, JCDR Research And Publications, doi:10.7860/jcdr/2015/11927.5761.
- Buckwalter, Joseph A. “Cilvēka starpskriemeļu diska novecošanās un deģenerācija.” Mugurkauls, 20. sējums, Nr. 11, 1995, 1307.-1314.lpp. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097/00007632-199506000-00022.
- Roberts, S. et al. �Senescence In Human Intervertebral Discs.� European Spine Journal, 15. sēj., Nr. S3, 2006, 312.–316. lpp. Springer Nature, doi:10.1007/s00586-006-0126-8.
- Boyd, Lawrence M. et al. �Agrīna starpskriemeļu diska un mugurkaula gala plāksnes deģenerācija pelēm, kurām trūkst IX tipa kolagēna.� Arthritis & Rheumatism, 58. sēj., Nr. 1, 2007, 164.-171.lpp. Wiley-Blackwell, doi: 10.1002/art.23231.
- Williams, FMK un PN Sambrook. �Kakla un muguras sāpes un starpskriemeļu disku deģenerācija: Profesionālo faktoru nozīme.� Best Practice & Research Clinical Rheumatology, 25. sējums, Nr. 1, 2011, 69.-79.lpp. Elsevier BV, doi:10.1016/j.berh.2011.01.007.
- Batti�, Michele C. �Jostas diska deģenerācija: epidemioloģija un ģenētika.� Kaulu un locītavu ķirurģijas žurnāls (amerikāņu), 88. sēj., Nr. suppl_2, 2006, 3. lpp. 10.2106. Ovid Technologies (Wolters Kluwer Health), doi:01313/jbjs.e.XNUMX.
- BATTI�, MICHELE C. et al. �1991. gada Volvo balva klīniskajās zinātnēs.� Spine, 16. sēj., Nr. 9, 1991, 1015.-1021.lpp. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097/00007632-199109000-00001.
- Kauppila, LI �Ateroskleroze un disku deģenerācija/muguras sāpes � Sistemātisks pārskats.� Journal Of Vascular Surgery, 49. sēj., Nr. 6, 2009, 1629. lpp. 10.1016. Elsevier BV, doi:2009.04.030/j.jvs.XNUMX.
- �Uz iedzīvotājiem balstīts pētījums par nepilngadīgo disku deģenerāciju un tās saistību ar lieko svaru un aptaukošanos, sāpēm muguras lejasdaļā un funkcionālā stāvokļa pasliktināšanos. Samarts D, Karppinen J, Mok F, Fong DY, Luk KD, Cheung KM. J Bone Joint Surg Am 2011;93(7):662�70.� The Spine Journal, 11. sēj., Nr. 7, 2011, 677. lpp. 10.1016. Elsevier BV, doi:2011.07.008/j.spinee.XNUMX.
- Gupta, Vijay Kumar u.c. �Lumbāras deģeneratīvas diska slimība: klīniskā prezentācija un ārstēšanas pieejas.� IOSR Journal Of Dental And Medical Sciences, 15. sēj., Nr. 08, 2016, 12.-23.lpp. IOSR Journals, doi: 10.9790/0853-1508051223.
- Bhatnagar, Sushma un Maynak Gupta. �Uz pierādījumiem balstītas klīniskās prakses vadlīnijas intervences sāpju mazināšanai vēža sāpju gadījumā.� Indian Journal Of Palliative Care, 21. sēj., Nr. 2, 2015, 137. lpp. 10.4103. Medknow, doi: 0973/1075.156466-XNUMX.
- KIRKALDY-WILLIS, WH et al. �Lumbāras spondilozes un stenozes patoloģija un patoģenēze.� Mugurkauls, 3. sējums, Nr. 4, 1978, 319.-328.lpp. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097/00007632-197812000-00004.
- KONTTINEN, YRJ� T. et al. �Peridisko nociceptīvo nervu elementu neiroimmunhistoķīmiskā analīze.� Mugurkauls, 15. sējums, Nr. 5, 1990, 383.-386.lpp. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097/00007632-199005000-00008.
- Brisbija, Helēna. �Patoloģija un iespējamie nervu sistēmas reakcijas uz diska deģenerāciju mehānismi.� Kaulu un locītavu ķirurģijas žurnāls (amerikāņu), 88. sēj., Nr. suppl_2, 2006, 68. lpp. 10.2106. Ovid Technologies (Wolters Kluwer Health), doi:01282/jbjs.e.XNUMX.
- Džeisons M. Haigmits, MD. �Deģeneratīvas disku slimības simptomi | Muguras sāpes, sāpes kājās. Spineuniverse, 2017, www.spineuniverse.com/conditions/degenerative-disc/symptoms-degenerative-disc-disease.
- �Deģeneratīvas disku slimības � Physiopedia.� Physio-Pedia.Com, 2017, www.physio-pedia.com/Degenerative_Disc_Disease.
- Modic, MT et al. �Deģeneratīva diska slimība: izmaiņu novērtējums mugurkaula ķermeņa smadzenēs ar MR attēlveidošanu... Radiology, 166. sēj., Nr. 1, 1988, 193.-199.lpp. Radiological Society Of North America (RSNA), doi:10.1148/radiology.166.1.3336678.
- Pfirrmann, Christian WA et al. �Jostas starpskriemeļu disku deģenerācijas magnētiskās rezonanses klasifikācija.� Mugurkauls, 26. sēj., Nr. 17, 2001, 1873.-1878.lpp. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097/00007632-200109010-00011.
- Bartynskis, Valters S. un A. Orlando Ortiss. �Jostas diska intervences novērtējums: provokācijas jostas diskogrāfija un funkcionālā anestēzijas diskogrāfija. Metodes asinsvadu un intervences radioloģijā, 12. sējums, Nr. 1, 2009, 33.-43.lpp. Elsevier BV, doi:10.1053/j.tvir.2009.06.003.
- Narouze, Samer un Amaresh Vydyanathan. �Ultraskaņas vadīta dzemdes kakla transforamināla injekcija un selektīva nervu sakņu blokāde.� Reģionālās anestēzijas un sāpju ārstēšanas metodes, 13. sēj., Nr. 3, 2009, 137.-141.lpp. Elsevier BV, doi:10.1053/j.trap.2009.06.016.
- �Journal Of Electromyography & Kinesiology Calendar.� Journal Of Electromyography And Kinesiology, 4. sējums, Nr. 2, 1994, 126. lpp. 10.1016. Elsevier BV, doi:1050/6411-94(90034)5-XNUMX.
- Haidens, Džila A. u.c. �Sistēmisks pārskats: vingrojumu terapijas izmantošanas stratēģijas, lai uzlabotu rezultātus hronisku muguras sāpju gadījumā.� Annals Of Internal Medicine, 142. sēj., Nr. 9, 2005, 776. lpp. 10.7326. American College Of Physicians, doi:0003/4819-142-9-200505030-00014-XNUMX.
- Džonsons, Marks I. “Transkutānā elektriskā nervu stimulācija (TENS) un TENS līdzīgas ierīces: vai tās nodrošina sāpju mazināšanu?” Pain Reviews, 8. sējums, Nr. 3-4, 2001, 121.-158.lpp. Portico, doi: 10.1191/0968130201pr182ra.
- Harte, A et al. �Lumbāras vilkšanas efektivitāte muguras sāpju ārstēšanā.� Fizioterapija, 88. sēj., Nr. 7, 2002, 433.-434.lpp. Elsevier BV, doi:10.1016/s0031-9406(05)61278-3.
- Bronforts, Gerts u.c. Mugurkaula manipulāciju un mobilizācijas efektivitāte muguras un kakla sāpēm: sistemātisks pārskats un labāko pierādījumu sintēze. The Spine Journal, 4. sējums, Nr. 3, 2004, 335.-356.lpp. Elsevier BV, doi:10.1016/j.spinee.2003.06.002.
- Furlan, Andrea D. et al. �Masāža muguras lejasdaļas sāpēm: sistemātisks pārskats Cochrane sadarbības muguras pārskata grupas ietvaros.� Spine, 27. sēj., Nr. 17, 2002, 1896.-1910.lpp. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097/00007632-200209010-00017.
- �Sistēmisks pārskats: opioīdu ārstēšana hroniskām muguras sāpēm: izplatība, efektivitāte un saistība ar atkarību.� Klīniskā pārvaldība: Starptautiskais žurnāls, 12. sējums, Nr. 4, 2007, Emerald, doi: 10.1108/cgij.2007.24812dae.007.
- �Placebo kontrolēts pētījums, lai novērtētu sāpju mazināšanas efektivitāti, lietojot ketamīnu ar epidurāliem steroīdiem hroniskām muguras sāpēm.� Starptautiskais zinātnes un pētījumu žurnāls (IJSR), 5. sējums, Nr. 2, 2016, 546.-548.lpp. Starptautiskais zinātnes un pētniecības žurnāls, doi: 10.21275/v5i2.nov161215.
- Wynne, Kelly A. �Facet locītavu injekcijas hronisku muguras lejasdaļas sāpju ārstēšanā: pārskats.� Pain Reviews, 9. sējums, Nr. 2, 2002, 81.-86.lpp. Portico, doi: 10.1191/0968130202pr190ra.
- MAUGARS, Y. et al. �SAKROILĀKĀ KORTIKOSTEROĪDA INJEKCIJU EFEKTIVITĀTES NOVĒRTĒJUMS SPODIILARTROPĀTIJĀ: dubultakls pētījums.� Rheumatology, 35. sēj., Nr. 8, 1996, 767.-770.lpp. Oxford University Press (OUP), doi: 10.1093/reumatoloģija/35.8.767.
- Rydevik, Bj�rn L. �Viedoklis: septiņu līdz 10 gadu dekompresīvās ķirurģijas rezultāts deģeneratīvas jostas daļas mugurkaula stenozes gadījumā.� Mugurkauls, 21. sējums, Nr. 1, 1996, 98. lpp. 10.1097. Ovid Technologies (Wolters Kluwer Health), doi:00007632/199601010-00023-XNUMX.
- Jeong, Je Hoon u.c. �Starpskriemeļu disku reģenerācija žurkas disku deģenerācijas modelī ar implantētām taukaudiem iegūtām stromas šūnām. Acta Neurochirurgica, 152. sēj., Nr. 10, 2010, 1771.-1777.lpp. Springer Nature, doi:10.1007/s00701-010-0698-2.
- Nishida, Kotaro et al. Gēnu terapijas pieeja disku deģenerācijai un ar to saistītajiem mugurkaula traucējumiem. European Spine Journal, 17. sēj., Nr. S4, 2008, 459.–466. lpp. Springer Nature, doi:10.1007/s00586-008-0751-5.